TS.Bs. Trịnh Quốc Đạt
Ths.Bs. Tạ Thanh Chiến
I. TRƯỜNG HỢP BỆNH NHÂN
1.1 Diễn biến bệnh
Bệnh nhân nam 59 tuổi được chuyển từ bệnh viện Đa khoa huyện Thạch Thành lên bệnh viện Đa khoa tỉnh Thanh Hoá với chẩn đoán viêm túi mật do sỏi và chưa được điều trị gì. Bệnh nhân vào viện với tình trạng tỉnh táo, da niêm mạc vàng nhẹ, đau toàn ổ bụng, bụng chướng, phản ứng thành bụng dương tính, nhiệt độ 37.6, mạch 83 lần/phút, huyết áp 120/70 mmHg.
Siêu âm: Sỏi bùn mật, dày thành túi mật. Tuỵ khó quan sát do vùng thượng vị có nhiều hơi, ổ bụng có dịch góc Morison 8 mm và 16 mm ở hạ vị.
Xét nghiệm hoá sinh máu ngay khi nhập viện có kết quả.
Bảng 1. Kết quả xét nghiệm hoá sinh lần 1 (trước phẫu thuật)
|
Xét nghiệm hoá sinh |
Kết quả |
Khoảng tham chiếu |
|
Amylase |
28 U/L |
28 – 100 |
|
Lipase |
39.1 U/L |
13 – 60 |
|
Billirubin TP |
48 µmol/L |
0 – 17 |
|
Billirubin TT |
41 µmol/L |
0 – 4.3 |
|
ASAT |
48.6 U/L |
0 – 37 |
|
ASAT |
38.7 U/L |
0 – 40 |
|
Protein TP |
53 g/L |
65 – 82 |
|
Albumin |
21 g/L |
35 – 50 |
Với các triệu chứng lâm sàng và cận lâm sàng như trên bệnh nhân được hội chẩn với kết luận là viêm phúc mạc, viêm hoại tử túi mật do sỏi. Bệnh nhân được chỉ định phẫu thuật cấp cứu.
1.2 Tường trình phẫu thuật
Bệnh nhân được gây mê nội khí quản, vào ổ bụng theo đường trắng giữa, ổ bụng có nhiều dịch rỉ viêm, nhiều giả mạc, tiến hành hút dịch, kiểm tra ổ bụng thấy túi mật viêm và có nhiều sỏi trong lòng. Ngoài ra, còn thấy viêm hoại tử tuỵ và hoại tử các tổ chức mỡ bao quanh tuỵ. Tiến hành cắt túi mật, làm sạch giả mạc, lau rửa ổ bụng đặt 03 dẫn lưu dưới gan, cùng đồ và hố lách, sau đó đóng thành bụng.
|
Tổ chức tuỵ hoại tử |
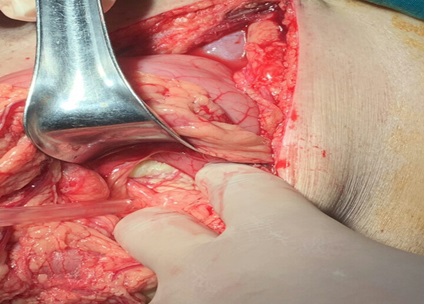
Hình ảnh phẫu trường khi bộc lộ được tổ chức tuỵ của bệnh nhân
1.3 Diễn biến sau phẫu thuật
Bệnh nhân chuyển hậu phẫu, những giờ sau phẫu thuật diễn biến tốt. bệnh nhân được chỉ định xét nghiệm lại các enzym tuỵ.
Bảng 2. Kết quả xét nghiệm sau khi phẫu thuật
|
Xét nghiệm hoá sinh |
Kết quả |
Khoảng tham chiếu |
|
Amylase |
46 U/L |
28 – 100 |
|
Lipase |
88 U/L |
13 – 60 |
|
Protein TP |
50 g/L |
65 – 82 |
|
Albumin |
21 g/L |
35 – 50 |
Bệnh nhân được chuyển về khoa Gan Mật sáng ngày hôm sau. Những ngày sau đó tình trạng bệnh nhân tiến triển tốt. Hình ảnh chụp cắt lớp vi tính cho thấy vùng hoại tử thu hẹp và hồi phục rất tốt. Siêu âm lại ổ bụng thấy dịch đã hết. Bệnh nhân được chỉ định xét nghiệm lại enzym tuỵ.
Bảng 3. Kết quả xét nghiệm 5 ngày sau phẫu thuật
|
Xét nghiệm hoá sinh |
Kết quả |
Khoảng tham chiếu |
|
Amylase |
103 U/L |
28 – 100 |
|
Lipase |
152.7 U/L |
13 – 60 |
|
Albumin |
26 g/L |
35 – 50 |
|
ASAT |
24 U/L |
0 – 37 |
|
ASAT |
10.9 U/L |
0 – 40 |
1.4 Nhận xét
Đây là một bệnh nhân viêm tuỵ hoại tử do sỏi túi mật. Một bệnh cảnh thường thấy trên lâm sàng. Tuy nhiên điều bất thường ở bệnh nhân này là xét nghiệm enzym amylase và lipase không tăng trong suốt quá trình trước và sau phẫu thuật. Giải thích nào cho trường hợp này?
II. CƠ CHẾ BỆNH SINH VIÊM TUỴ HOẠI TỬ
Viêm tuỵ hoại tử là một tiến trình tự huỷ mô tuỵ do chính enzym tuỵ. Bình thường tuyến tuỵ ngoại tiết sản xuất ra các enzym amylase, lipase, proteases, trysin, chymotrypsin … Các enzym này góp phần tạo nên dịch tuỵ, sau đó theo ống wirsung chảy vào khúc hai tá tràng qua bóng vater, để tiêu hoá thức ăn. Amylase thuỷ phân tinh bột, lipase phân cắt lipid, còn lại là các enzym phân cắt các liên kết peptid để tiêu hoá potein… Trong bệnh cảnh viêm hoại tử các ezym này trở lại tiêu huỷ chính mô tuỵ do đã được hoạt hoá ngay trong tuỵ.
Tuy nhiên, tuyến tuỵ luôn có thể tự bảo vệ qua các cơ chế:
– Bài tiết các enzym dưới dạng chưa hoạt động (tiền men). Các men này chỉ có tác dụng sau khi được hoạt hoá ở tá tràng. Các chất tiền men là trypsinogen, chymotrypsinogen, kallikreinogen, procarboxypeptidase, prophospholipase, proelastase, prolipase… Đầu tiên trypsinogen được hoạt hoá ở tá tràng dưới tác dụng của men enterokinase, sau khi hoạt hoá trypsin lại hoạt hoá các enzym còn lại.
– Ngoài ra, tuỵ còn tiết ra các chất kháng men là antitrypsin ( SPINK1) và antilipase đế ức chế tác dụng của các men trypsin và lipase trong mô tuỵ.
Nhưng khả năng ức chế này có giới hạn, nên khi trypsin và lipase được hoạt hoá ngay trong mô tuỵ quá nhiều thì hiện tượng phá huỷ mô tuỵ vẫn diễn ra gây viêm tuỵ cấp và hoại tử tuỵ. Cơ chế hoạt hoá các enzym tuỵ ngay trong mô tuỵ được giải thích do sự tăng nhạy cảm đáp ứng của các tế bào nang tuyến tụy với cholecystokinin, acetylcholine do ethanol, do acid …, Khi trypsin đã được thành lập thì trypsin sẽ hoạt hoá các men còn lại của dịch tuỵ gây tổn thương mô tụy.
Các yếu tố thuận lợi cho sự khởi phát viêm tuỵ cấp là.
– Tình trạng tắc ngẽn ống dẫn chung hoặc tắc cơ vòng Oddi do sỏi hoặc giun đũa hoặc lúc cao điểm của hoạt động tiêu hoá (sau bữa ăn)
– Tình trạng dập nát mô tụy do chấn thương từ bên ngoài hoặc do phẫu thuật.
– Tình trạng rối loạn vận mạch do viêm tắc tĩnh mạch, do dị ứng làm co thắt các mạch máu nhỏ kéo dài gây nhồi máu ở mô tuỵ dẫn đến thiếu oxy và làm tổn thương các tế bào đưa đến việc giải phóng các men tế bào. Các men tế bào sẽ hoạt hoá trypsinogen ngay trong mô tuỵ và gây viêm tuỵ cấp.
Các diễn tiến tiếp theo như sau: Tổn thương đầu tiên là viêm tuỵ cấp phù mô kẽ với 85 – 90% ca sẽ hồi phục hoàn toàn. Khoảng 10 – 15% ca sẽ diễn tiến nặng với các tổn thương hoại tử mỡ hoặc hoại tử xuất huyết và huỷ mô tuỵ. Các enzym tuỵ xâm nhập vào xoang bụng gây tiết dịch hoặc xuất huyết ổ bụng. Enzym tuỵ cũng vào hệ tuần hoàn và hoạt hoá các kinin hoặc qua hệ tuần hoàn đến các cơ quan xa như phổi, thận, gan .. gây tổn thương và suy chức năng của các cơ quan này. Các tổn thương hoại tử, xuất huyết ở tuỵ và các cơ quan sẽ dẫn đến các biến chứng như sốc, áp xe tuỵ, nang giả tuỵ, viêm phúc mạc, suy hô hấp cấp, suy thận cấp…
III. CÁC XÉT NGHIỆM ENZYM TUỴ
Amylase và lipase là hai xét nghiệm được dùng phổ biến trong chẩn đoán viêm tuỵ. Amylase là enzym thuỷ phân tinh bột trong thức ăn để tạo thành các đường đơn. Có hai loại S-amlase do tuyến nước bọt tiết ra (60%) và P-amylase do tuyến tuỵ tiết ra (40%). Ngoài ra còn ở một số cơ quan khác cũng sản xuất nhưng số lượng ít. Lipase được sản xuất chủ yếu ở tuỵ, có nhiệm vụ phân cắt các chất béo.
Bình thường hai enzym này theo dịch tuỵ xuống ruột để tiêu hoá thức ăn và một phần sẽ được tái hấp thu qua ruột vào máu, sau đó đào thải qua nước tiểu. Nên bình thường vẫn có một lượng nhất định amylase và lipase được xác định hoạt độ trong máu và trong nước tiểu. Thời gian bán huỷ nhanh nên xét nghiệm nước tiểu kéo dài hơn. Những trường hợp suy thận gây tăng do không đào thải được hai enzym này. Phúc mạc cũng hấy thu được hai enzym này nên một số trường hợp thủng dạ dày, viêm phúc mạc…cũng làm tăng hoạt độ các enzym này trong máu.
Trong viêm tuỵ cấp hai enzym này không được đổ vào đường tiêu hoá (do tắc ngẽn) mà thấm vào các hệ thống mạch máu tại vị trí viêm của tuyến tuỵ do viêm phù nề, xung huyết và tình trạng hoại tử của mô tuỵ. Sau đó các enzym này trào vào hệ thống tuần hoàn chung của cơ thể gây tăng trên xét nghiệm hoá sinh. Tuy nhiên nếu tình trạng hoại tử lan rộng ra cả tuỵ thì các tế bào tuỵ ngoại tiết còn sống sẽ bị suy giảm nghiêm trọng và có thể không còn nữa, dẫn đến tuỵ ngoại tiết bị suy giảm chức năng sản xuất amylase và lipase. Hậu quả là hai xét nghiệm này tăng nhẹ rồi không tăng và thậm chí giảm sâu trong huyết thanh.
IV. KẾT LUẬN
Viêm tuỵ hoại tử là một bệnh cảnh lâm sàng rất nặng nề trong đó vai trò của xét nghiệm enzym tuỵ không có giá trị tuyệt đối. Quan trọng nhất vẫn là lâm sàng và chụp cắt lớp vi tính để xác định vùng hoại tử cũng như theo dõi tiến triển của vùng hoại tử.
Các viêm tuỵ hoại tử làm tăng cao amylase và lipase trong máu và nước tiểu. Tình trạng tăng có tương quan với mức độ của bệnh nhưng không chặt.
Nhưng nếu hoại tử lan rộng và lan ra toàn bộ tuỵ sẽ gây nên tình trạng suỵ tuỵ, hay tuỵ không còn sản xuất được các enzym tiêu hoá nữa trong đó có amylase và lipase. Vậy nên thực tế lâm sàng có thể gặp viêm tuỵ hoại tử có tăng nhẹ, không tăng và có thể giảm sâu hai enzym này, tuỳ thuộc vào mức độ lan rộng của tình trạng hoại tử.
Tài liệu tham khảo
1. Paul G. Lankisch & Markus M. Lerch: Pharmacological prevention & treatment of Acute pancreatitis: Where are we now? In Recent advances in Gastrointestinal Pharmacology & Therapeutics. 2006 S Karger AG, Basel. p 249-69.
2. Anil B. Nagar & Fred S. Gorelick: Acute Pancreatitis. In advanced Therapy in Gastroenterology & Liver Diseases 5th edition. 2005 BC Decker Inc, Hamilton, London, 798 – 804 .
3. Micheal W. Cheng & Jamie S.Barkus: Acute Pancreatitis. In GI/Liver Secrets 3rdedition, 2007 Elservier Inc. p 331 – 341 .
4. Rupjyoti Talukdar & Santhi S. Vege: Recent Developments in Acute Pancreatitis. Clinical Gastrenterl. & Hepatol .2009 ;7:S3 – S9 .
5. Vikesh K. Singh et al: Early Systemic Inflammatory Response Syndrome is associated with Severe Acute Pancreatitis. Clinical Gastroenterol & Hepatol. 2009;7: 1247 – 125.
6. Nguyễn Đạt Anh, Nguyễn thị Hương: Các xét nghiêm thường quy áp dụng trong thực hành lâm sàng. Nhà xuất bản y học, 2012; 26-30; 301-304.

