BS Nguyễn Xuân Minh
Khoa Ngoại tổng hợp – BVĐK tỉnh Thanh Hóa
TỔNG QUAN
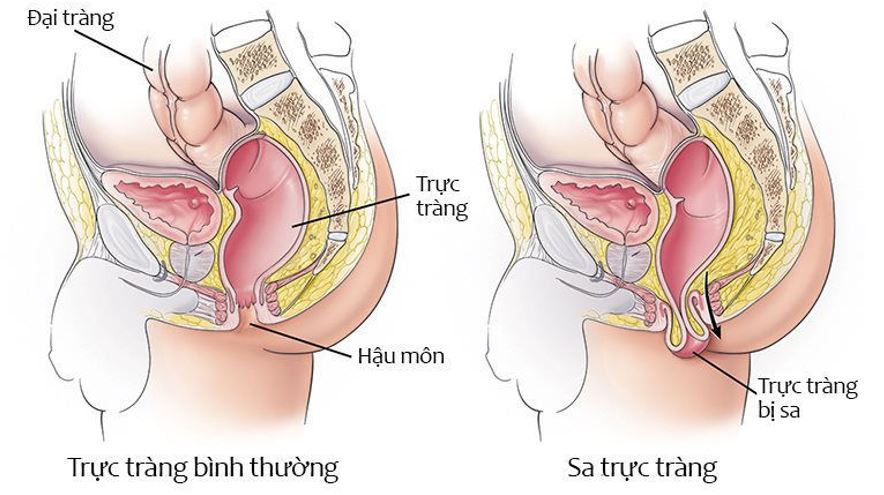
Sa trực tràng là tình trạng một phần hay toàn bộ thành trực tràng lộn lại và chui ra ngoài qua lỗ hậu môn, đây là thuật ngữ chung đã được sử dụng từ nhiều thế kỷ để gọi tất cả các loại sa. Bệnh có nhiều nguyên nhân khác nhau và cũng có nhiều mức độ tiến triển. Vì vậy, các biện pháp điều trị cũng rất khác nhau.
(Hình minh họa).
Sa trực tràng được chia làm 2 loại chính dưới đây.
1. Sa niêm mạc trực tràng.
Lớp niêm mạc ống hậu môn bị phồng, lộn ngược mỗi khi đi đại tiện để giúp tống phân ra ngoài dễ dàng hơn. Sau khi đi đại tiện, lớp niêm mạc lại co lại hoàn toàn bởi tính đàn hồi của nó. Khi xảy ra bệnh lý, các mô của trực tràng thường xuyên căng giãn và kéo dài thường xuyên, lớp niêm mạc không chỉ lộn quá mức bình thường mà còn không thể quay lại được. Lúc đầu, có thể chỉ sa phần niêm mạc ống hậu môn, về sau kéo theo cả niêm mạc tuyến của trực tràng.
Theo mức độ sa của niêm mạc chia ra làm 4 độ:
- Sa niêm mạc sau rặn đại tiện rồi tự co lên.
- Sa sau rặn đại tiện không tự co phải đẩy lên.
- Sa dễ dàng khi gắng sức nhẹ như đi bộ, ngồi xổm, ho, hắt hơi.
- Sa thường xuyên liên tục ở ngoài hậu môn.
2. Sa toàn bộ trực tràng.
Sa trực tràng đơn thuần: Chỉ có bóng trực tràng bị tụt qua ống hậu môn, ống hậu môn vẫn giữ nguyên tại chỗ. Khi cho ngón tay vào trong lỗ hậu môn có thể thấy nếp gấp giữa ống hậu môn và đoạn sa và ngón tay có thể luồn vòng quanh rãnh phân chia này.
Sa trực tràng và ống hậu môn: Cả bóng trực tràng và ống hậu môn cùng lộn ra ngoài.
Sa trực tràng toàn bộ cũng được chia làm 4 độ.
3. Nguyên nhân.
Các nguyên nhân chủ yếu gây ra sa trực tràng gồm các nguyên nhân làm tăng áp lực ổ bụng đột ngột và kéo dài (táo bón, lỵ, viêm đại tràng mãn, bí đái…); sự suy yếu các cơ giữa hậu môn – trực tràng (cơ thắt, cơ nâng hậu môn, các cơ đáy chậu…) và một số các khuyết tật khác của đáy chậu.
4. Điều trị.
Điều trị sa toàn bộ thành trực tràng vẫn chưa thống nhất, có rất nhiều phương pháp phẫu thuật khác nhau đã được mô tả trong các sách phẫu thuật. Gồm các nhóm phẫu thuật qua đường tầng sinh môn và nhóm các phẫu thuật cố định qua đường bụng. Nguy cơ tái phát và các biến chứng tăng cao là do bệnh sa trực tràng thường xuất hiện ở người cao tuổi, và tần suất mới mắc cao nhất ở tuổi 70. Người cao tuổi dễ có các biến chứng chu phẫu, liên quan đến gây mê và tim mạch, hô hấp và các bệnh nhiễm trùng. Tại Việt Nam, nhiều trường hợp sa trực tràng lâu ngày, không được đẩy vào trong lòng ống hậu môn trực tràng hay được thoa thuốc đông y để điều trị, gây hoại tử khô đoạn ruột sa ra ngoài không thể đẩy trở vào được. Các trường hợp này không thể thực hiện phẫu thuật cố định trực tràng đường bụng bằng phẫu thuật nội soi. Trong khi đó phẫu thuật Altemeier (bản chất là phẫu thuật cắt đoạn đại tràng chậu hông và trực tràng qua đường hậu môn) có thể chỉ định với cả những trường hợp sa trực tràng toàn bộ độ 4.
TRƯỜNG HỢP LÂM SÀNG
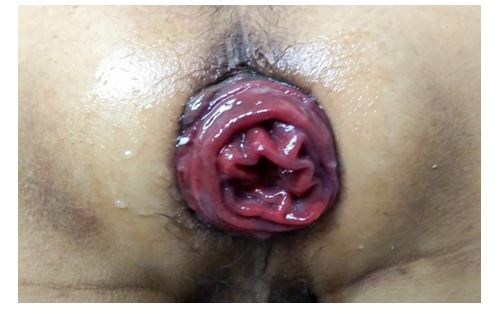
Bệnh nhân Nguyễn Hữu V. 69 tuổi, xuất hiện khối sa vùng hậu môn khi đại tiện 2 năm nay, gần đây khối sa ra liên tục chỉ sau gắng sức nhẹ. Bệnh nhân đã phẫu thuật Longo tại một bệnh viện tư nhân nhưng không khỏi. Bệnh nhân được khám và chẩn đoán: Sa toàn bộ trực tràng độ III tại Bệnh viện đa khoa tỉnh Thanh Hóa, được chỉ định nhập viện và phẫu thuật.
Hình ảnh lúc thăm khám.
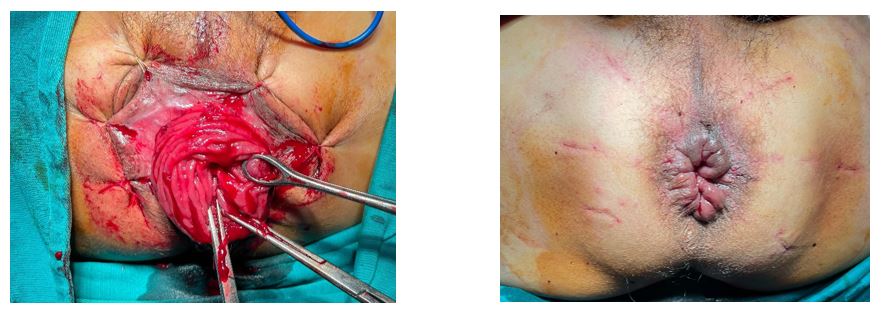
Bệnh nhân được chỉ định phẫu thuật Altemeier: Bệnh nhân được gây tê tủy sống để phẫu thuật cắt đoạn đại tràng chậu hông và trực tràng. Đặt ở tư thế phụ khoa khi phẫu thuật. Khi tiến hành phẫu thuật, tiến hành cắt vòng toàn bộ thành trực tràng bằng dao siêu âm phía trên đường lược khoảng 2cm. Mạc treo trực tràng và đại tràng chậu hông được kẹp cắt lần lượt cho đến khi không thể di động thêm đại tràng chậu hông. Cơ nâng lỏng lẻo được khâu tạo hình bằng các mũi chữ I với chỉ polysorb. Sau đó khâu nối đại tràng chậu hông với ống hậu môn một lớp mũi rời bằng chỉ polysorb 2.0.
Hình ảnh trước và sau phẫu thuật.
Sau mổ, do không có vết mổ bên ngoài nên không cần phải thay băng hàng ngày. Ngày đầu tiên bệnh nhân cần sử dụng giảm đau đường truyền tĩnh mạch, những ngày sau đó chỉ dùng giảm đau tại chỗ. Bệnh nhân bắt đầu được cho ăn vào ngày thứ 4. Ngày thứ 6, bệnh nhân còn đau ít, đại tiện bình thường, tự chủ, không còn xuất hiện khối sa, bệnh nhân được xuất viện.
Để được tư vấn và điều trị sa trực tràng cũng như các bệnh lý vùng hậu môn trực tràng nói chung xin liên hệ đến Khoa Ngoại tổng hợp, Bệnh viện đa khoa tỉnh Thanh Hóa.