Ths-BS Lê Đức Thành Khoa cấp cứu
Ngày 21/8/2019 tại khoa cấp cứu BVĐK tỉnh Thanh Hóa đã phẫu thuật và cứu sống thành công một bệnh nhân nữ 39 tuổi quê Đồng Tiến huyện Triệu Sơn bị shock mất máu có tràn máu khoang màng phổi phải do nhão cơ hoành bẩm sinh/ BN chửa ngoài tử cung vỡ. Một ca bệnh nặng, khó chẩn đoán và rất hiếm gặp
- I. CA BỆNH
Bệnh nhân: Nhữ Thị H 39 tuổi quê Đồng Tiến- Triệu Sơn
Lịch sử bệnh: Trước khi vào viện 2 ngày BN biểu hiện đau tức thượng vị , sau đó đau xuống hạ vị, người mệt mỏi. Đau tức hạ vị tăng dần kèm theo khó thở tăng dần
Tiền sử: BN sinh 3 con, trong đó 2 lần đẻ thường, 1 lần mổ đẻ. 1 tháng trước có quan hệ vợ chồng, đợt này còn 1 tuần mới đến ngày kinh, không có biểu hiện rong kinh, không chảy máu âm đạo
Bệnh nhân nhập viện trong tình trạng mệt mỏi, đau bụng hạ vị , khó thở, da xanh niêm mạc nhợt . Bụng chướng, ấn đau tức vùng hạ vị
Mạch 120 lần/phút, HA: 85/50mmHg, nhiệt độ 36°7
CLS: Siêu âm: dịch màng phổi phải 60mm, dịch ổ bụng 20mm, tổn thương khối hỗn hợp âm hạ vị. XQ lồng ngực: mờ toàn bộ phổi phải . CTM: HC 2,04T/L, HST 60g/l, Hematocrite 17,7%, TC: 100G/L. Test que thử thai 3 lần đều 2 vạch, βHCG 3334 m IU/ml
BN được hồi sức tích cực: Đặt 4đv khối hồng cầu, 4 đv huyết tương tươi, 4 đv tủa lạnh. Đặt DL KMP phải tại giường ra 1600ml máu đỏ thẫm
Sau DL KMP máu vẫn nhỏ giọt qua sonde. BN vừa có biểu hiện chảy máu KMP, vừa có biểu hiện chảy máu trong ổ bụng , nghi ngờ có chửa ngoài tử cung. Tiên lượng BN nặng và khó chẩn đoán. Ban trực mời HC trực lãnh đạo, khoa PT TK-LN, khoa gây mê , trung tâm huyết học truyền máu. Đưa ra hướng chỉ đạo, Quyết định truyền máu, các yếu tố đông máu theo hội chẩn, khi huyết động tạm ổn định tiến hành chụp CT lồng ngực và ổ bụng để tiên lượng và bổ sung chẩn đoán.
Kết quả chụp CT lồng ngực không thấy u cục gì, chụp CT ổ bụng có nhiều dịch máu trong ổ bụng, khối tổn thương ổ bụng vùng hạ vị lệch phải nghi ngờ là chửa ngoài tử cung, có hình ảnh thoát thuốc.
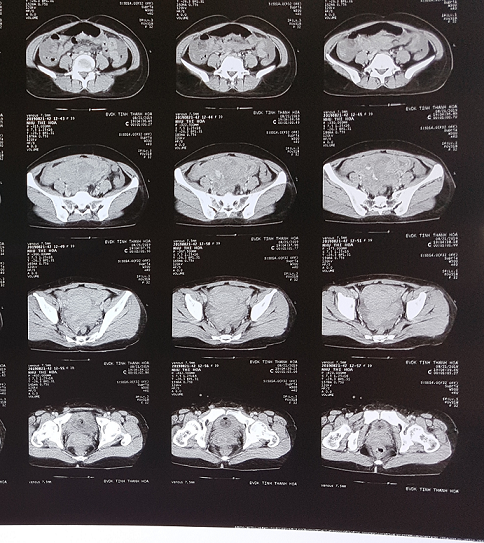
Trực lãnh đạo cùng ban trực và các chuyên khoa đưa ra quyết định : Đặt thêm 4 đv khối hồng cầu, 4 đv huyết thương tươi, 4 đv tủa lạnh , giải thích cho gia đình chuyển mổ cấp cứu với chẩn đoán: Sốc mất máu do tràn máu KMP phải CRNN đã dẫn lưu tối thiểu/ BN nghi ngờ chửa ngoài tử cung vỡ. Tiên lượng sẽ mở ổ bụng kiểm soát nguồn chảy tìm nguyên nhân trước sau đó sẽ kiểm soát lồng ngực sau.
BN được chuyển lên phòng mổ trong tình trạng lơ mơ, mệt nhiều, da xanh niêm mạc nhợt nhạt, đau khắp bụng, bụng chướng, DL KMP phải ra thêm 600ml dịch máu đỏ tươi. Mạch 145l/p, HA: 80/50mmHg
BN được tiến hành phẫu thuật mở ổ bụng thấy khối chửa ngoài tử cung bên phải đoạn sát sừng tử cung đã vỡ đang chảy máu. Ổ bụng hút ra được khoảng 2000ml máu không đông và khoảng 500gr máu cục lẫn tổ chứa thai. Kiểm tra vòm hoành bên phải thấy toàn bộ cơ hoành phải nhão hết từ trung tâm đến ngoại vị, giãn mỏng như một tấm màng lọc nhìn thấy bóng của sonde DL màng phổi. Tiến hành cắt khối chửa cầm máu kỹ, lau rửa sạch ổ bụng. Khâu tái tạo lại cơ hoành phải. Kiểm tra DL màng phổi không thấy ra máu nữa. Tiến hành đặt DL trên gan, DL cùng đồ. Đóng ổ bụng 2 lớp
BN được chẩn đoán sau mổ: Sốc mất máu do chửa ngoài tử cung bên phải vỡ + tràn máu KMP phải do nhão cơ hoành bẩm sinh.
Điều trị hậu phẫu BN ổn định, làm các XN kiểm tra còn thiếu máu nhẹ và truyền máu bổ sung, XN Cellblock từ dịch màng phổi âm tính, βHCG giảm nhiều còn 24,2 m IU/ml. DL khoang màng phổi số lượng dịch tiết giảm dần và được chụp phim XQ ngực, siêu âm ổ bụng, màng phổi kiểm tra thường xuyên. DL ổ bụng được rút hết vào ngày thứ 5, DL màng phổi được rút bỏ ngày thứ 7, BN được hướng dẫn tập thở. Và ra viện ngày thứ 11
- II. BÀN LUẬN
- A. Bệnh lý chửa ngoài tử cung
- 1. Định nghĩa
Chửa ngoài tử cung là danh từ dùng để chỉ các trường hợp thai không làm tổ trong buồng tử cung mà làm tổ ở một vị trí khác ngoài buồng tử cung. Vị trí thai làm tổ có thể ở vòi tử cung, buồng trứng, trong ổ bụng hay ống cổ tử cung
2. Chẩn đoán chửa ngoài tử cung
2.1. Triệu chứng lâm sàng
Các triệu chứng lâm sàng của CNTC rất đa dạng, tùy thuộc vào tình trạng vỡ hay chưa vỡ khối chửa.
2.1.1 Triệu chứng cơ năng
Ba triệu chứng thường gặp là chậm kinh, đau bụng và ra máu âm đạo. Sự có mặt của cả 3 triệu chứng này gặp ở 65 – 75% các trường hợp CNTC.
– Chậm kinh là triệu chứng thường gặp, đôi khi bệnh nhân không lưu ý đến vì kinh nguyệt không đều, không nhớ rõ ngày kinh cuối, ra máu âm đạo trước ngày kinh dự kiến hoặc trùng với ngày kinh hoặc rối loạn kinh nguyệt .
– Ra máu âm đạo là triệu chứng phổ biến, sau khi chậm kinh ít ngày đã thấy ra máu, thường ra máu ít một, sẫm màu, liên tục hay không, có khi lẫn màng, 80% bệnh nhân CNTC có ra máu âm đạo.
– Đau bụng: triệu chứng luôn có trong CNTC, mức độ đau có thể rất khác nhau theo các thể lâm sàng. Vị trí đau hố chậu phải hoặc trái hoặc cả vùng tiểu khung hoặc đau khắp ổ bụng khi có vỡ khối thai chảy máu ồ ạt, đau kèm theo mót rặn, đái buốt do khối máu tụ kích thích vào trực tràng, bàng quang.
2.1.2. Triệu chứng toàn thân
Khi CNTC vỡ biểu hiện có choáng mất máu, đau khắp bụng, bụng chướng, mạch nhanh, huyết áp tụt, đôi khi bệnh nhân có ngất do đau và mất máu. Khi khối chửa chưa vỡ, đây là triệu chứng hiếm gặp.
2.1.3 Triệu chứng thực thể
Thăm âm đạo kết hợp sờ nắn bụng thấy: sự thay đổi kích thước và mật độ tử cung theo chiều hướng có thai: tử cung mềm, cổ tử cung tím, thân tử cung hơi lớn hơn bình thường, khó đánh giá và chiếm tỷ lệ nhỏ, trong khi tử cung không to chiếm hơn 60 – 70 % các trường hợp CNTC .
Cạnh tử cung có thể sờ thấy khối nề, ranh giới rõ hoặc không, ấn đau.
Túi cùng Douglas thời kỳ đầu còn mềm mại nhưng nếu có máu trong túi cùng Douglas thì bệnh nhân rất đau .
Tuy nhiên khoảng 10% CNTC khám lâm sàng không phát hiện dấu hiệu gì bất thường .
2.2. Triệu chứng cận lâm sàng
2.2.1. hCG (human Chorionic Gonadotropin)
– Pittaway đã phát hiện được hCG trong máu mẹ sau khi phóng noãn từ 6 đến 9 ngày nhưng với 1 hàm lượng nhỏ vì vậy khó phát hiện. Xét nghiệm thường có giá trị sau chậm kinh 1 tuần khi mà phôi thai đã làm tổ chắc chắn trong buồng tử cung.
– Định lượng bhCG huyết thanh là kỹ thuật cho phép phát hiện bhCG huyết thanh từ ngày thứ 8 sau phóng noãn. Độ nhạy của phương pháp này là 94% và độ đặc hiệu là 91,6%. Trong thai nghén bình thường, thời gian tăng gấp đôi của bhCG từ 36 h – 48 h. Tỷ lệ tăng ít nhất là 53%. Nếu tăng quá cao hoặc quá thấp hoặc không tăng là biểu hiện một thai nghén không bình thường.
– Chửa ngoài tử cung nồng độ bhCG huyết thanh:
+ Tăng hoặc giảm ít hoặc ở dạng bình nguyên.
+ Thời gian tăng gấp đôi kéo dài ≥ 7 ngày.
+ 15% bệnh nhân CNTC có nồng độ bhCG huyết thanh biểu hiện giống như thai trong tử cung.
+ 10% có thai trong buồng tử cung, nhưng nồng độ bhCG huyết thanh biểu hiện như trường hợp bị CNTC.
– Sendy F và cộng sự (2015), dựa trên kết quả định lượng βhCG huyết thanh và siêu âm đầu dò âm đạo đã đưa ra một tiêu chuẩn để chẩn đoán CNTC như sau: nồng độ βhCG huyết thanh ≥ 1500 IU/L, buồng tử cung rỗng, có khối rõ ràng ở phần phụ tách biệt với hai buồng trứng
3. Phân loại chửa ngoài tử cung
3.1. Phân loại theo lâm sàng
3.1.1. Chửa ngoài tử cung chưa vỡ
Triệu chứng nổi bật nhất là đau vùng hạ vị âm ỉ, toàn trạng tốt, mạch, huyết áp ổn định. Thăm âm đạo: cổ tử cung tím, mềm, di động không đau, hai phần phụ không đau, và rất ít khi sờ thấy khối chửa. Siêu âm: cạnh tử cung có thể có khối âm vang không đồng nhất, cùng đồ không có dịch.
3.1.2. Chửa ngoài tử cung thể lụt máu trong ổ bụng
Triệu chứng nổi bật là đau bụng dữ dội vùng bụng dưới, da xanh niêm mạc nhợt, mạch nhanh huyết áp tụt. Có phản ứng thành bụng, gõ đục vùng thấp, tử cung bập bềnh trong nước, khám cùng đồ sau đầy đau chói.
3.1.3. Chửa ngoài tử cung thể giả sẩy
Dễ nhầm lẫn với sẩy thai, bệnh nhân có đau vùng hạ vị từng cơn, hết đau khi mảnh tổ chức bị tống ra. Xét nghiệm giải phẫu bệnh tổ chức sẩy hoặc nạo thấy hình ảnh màng rụng, không thấy gai rau.
3.1.4. Thể huyết tụ thành nang
Biểu hiện lâm sàng là rong huyết kéo dài, toàn thân có tình trạng thiếu máu, cạnh tử cung có khối, bờ không rõ, ấn rất đau, đôi khi có dấu hiệu rối loạn tiêu hóa, mót rặn do kích thích của khối huyết tụ. Siêu âm cạnh tử cung có khối âm vang không đồng nhất, ranh giới không rõ, kích thước phụ thuộc vào khối máu tụ to hay nhỏ, thử thai nhanh dương tính.
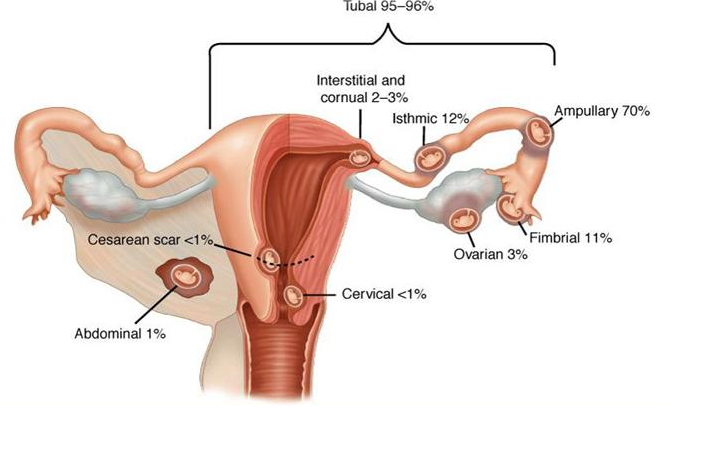
3.2. Phân loại theo vị trí

Phân loại vị trí CNTC
– Chửa ở vòi tử cung: chiếm khoảng 95% các trường hợp CNTC, trong đó:
+ Khối chửa ở đoạn bóng – loa khoảng 93%
+ Đoạn eo khoảng 4%
+ Đoạn kẽ khoảng 2 – 4%
– Các vị trí khác: (buồng trứng, ống cổ tử cung, ổ bụng, dây chằng rộng, chửa các tạng, sau phúc mạc) chiếm ít hơn 5%
B. Bệnh lý nhão cơ hoành
Bệnh lý nhão cơ hoành hay còn gọi là liệt cơ hoành là kết quả của sự ngừng xung động thần kinh đi xuống qua dây thần kinh hoành, làm cho cơ hoành mất trương lực và không vận động co giãn được
Có nhiều nguyên nhân gây ra nhão cơ hoành:
– Bẩm sinh: do dây TK hoành bị tổn thương hoặc bị bất sản trong thời kỳ trong bào thai
-Mắc phải: thường gặp dây TK hoành bị tổn thương do các khối u xâm lấn hoặc chèn ép, chấn thương cơ hoành, cắt phải dây TK hoành khi mổ, tổn thương trung khu dây TK ở hành tủy, nhiễm độc thần kinh
Chỉ định điều trị của nhão cơ hoành là phẫu thuật. Phẫu thuật cấp cứu khgi có biến chứng suy hô hấp
III. KẾT LUẬN:
Chửa ngoài tử cung là bệnh lý thường gặp, kể cả thể có sốc mất máu nếu được phát hiện, chẩn đoán kịp thời và được can thiệp phẫu thuật thì tiên lượng tốt. Trong trường hợp này, BN có bệnh lý nhẽo cơ hoành bẩm sinh không có triệu chứng, lại chửa đẻ 3 lần lại càng làm cho cơ hoành nhẽo và giãn rộng ra gần như thông thương giữa ổ bụng và lồng ngực. Khi bị chửa ngoài tử cung vỡ, máu sẽ theo cơ chế áp lực âm trong KMP sẽ hút ngược máu từ ổ bụng lên nên triệu chứng của mất máu trong ổ bụng bị lu mờ mà nổi trội lên là tình trạng suy hô hấp do tràn máu KMP. Đây là trường hợp bệnh nặng rất hiếm gặp do kết hợp đồng thời cả 2 bệnh lý trên. Việc chẩn đoán khó khăn và cần phải thực hiện 1 cách nhanh chóng và chính xác để cứu sống người bệnh.

