Ung thư dạ dày là một trong những nguyên nhân gây tử vong hàng đầu trên thế giới. Tại Việt Nam, ung thư dạ dày đứng thứ 4 về tỷ lệ mắc và đứng thứ 3 về tỷ lệ tử vong so với các bệnh ung thư khác. Đối với ung thư ở dạ dày, phẫu thuật được xem là phương pháp triệt căn duy nhất, tối ưu và hiệu quả. Đối với giai đoạn đầu, cắt dạ dày có thể chữa khỏi bệnh. Còn ở giai đoạn cuối, cách này giúp loại bỏ dần khối u, đồng thời giảm triệu chứng của bệnh.
Triển khai và làm chủ kỹ thuật phẫu thuật nội soi cắt dạ dày điều trị ung thư từ năm 2018, đến nay, các bác sĩ khoa Ngoại tổng hợp 1, Bệnh viện Đa khoa tỉnh Thanh Hóa đã thực hiện thành công nhiều ca phẫu thuật nội soi cắt toàn bộ và một phần dạ dày, điều trị ung thư. Đây là một kỹ thuật ít xâm lấn mang lại hiệu quả cao trong điều trị ung thư dạ dày.
 Bác sĩ BSCKII Lê Thanh Hoài – Phó trưởng khoa Ngoại tổng hợp 1, Bệnh viện Đa khoa tỉnh Thanh Hóa thăm khám cho bệnh nhân sau phẫu thuật
Bác sĩ BSCKII Lê Thanh Hoài – Phó trưởng khoa Ngoại tổng hợp 1, Bệnh viện Đa khoa tỉnh Thanh Hóa thăm khám cho bệnh nhân sau phẫu thuật
Trường hợp bệnh nhân được điều trị gần đây nhất là bệnh nhân Nguyễn Trọng T, 69 tuổi. Bệnh nhân có tiền sử viêm loét dạ dày, gần đây có biểu hiện đau bụng âm ỉ vùng thượng vị, gầy sút cân nhanh, ăn uống kém, kèm theo hoa mắt, chóng mặt, buồn nôn. Cơn đau bụng ngày càng tăng lên nên bệnh nhân đã được người nhà đưa đến khoa Ngoại tổng hợp 1, Bệnh viện Đa khoa tỉnh Thanh Hóa thăm khám.
Kết quả nội soi dạ dày gây mê của bệnh nhân cho thấy có ổ loét lớn bờ cong nhỏ nghi do ung thư, theo dõi u GIST thân vị dạ dày. Bệnh nhân tiếp tục được chỉ định chụp cắt lớp vi tính ổ bụng, kết quả cho thấy có u GIST bờ cong lớn dạ dày kích thước 44×60 mm. Kết quả sinh thiết khối u trong nội soi dạ dày: Ung thư tế bào nhẫn. Các bác sĩ kết luận bệnh nhân bị ung thư dạ dày, u GIST thân vị dạ dày.
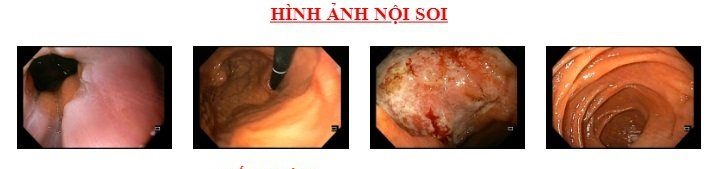
Hình ảnh nội soi dạ dày gây mê của bệnh nhân
BSCKII Lê Thanh Hoài – Phó trưởng khoa Ngoại tổng hợp 1, Trưởng kíp phẫu thuật cho biết: Đây là một trong số ít trường hợp bệnh nhân mắc đồng thời hai loại tổn thương cùng lúc trên dạ dày là ung thư bờ cong nhỏ và u GIST kích thước lớn ở thân vị dạ dày. Vấn đề đặt ra ở ca bệnh này cho các bác sĩ là phải phẫu thuật triệt để cùng lúc 2 khối u kèm theo vét hạch hệ thống theo nguyên tắc điều trị ung thư, bên cạnh đó khối u GIST dạ dày kích thước lớn nên việc phẫu tích xung quanh u rất khó khăn. Ca phẫu thuật đòi hỏi phẫu thuật viên phải giàu kinh nghiệm và trình độ chuyên môn vững vàng, phẫu tích chuẩn xác, xử trí tai biến kịp thời để kiểm soát biến chứng chảy máu, loại bỏ thành công khối u, bảo tồn dạ dày, đầu tụy… đảm bảo triệt căn và cải thiện chất lượng cuộc sống cho bệnh nhân.
Dưới sự hỗ trợ của hệ thống phẫu thuật nội soi, ê kip các bác sĩ khoa Ngoại tổng hợp 1 đã quan sát, tiếp cận được vị trí bờ cong nhỏ dạ dày có khối u chưa xâm lấn qua thanh mạc, còn di động tốt, khối u GIST dạ dày kích thước 50×60 mm, vị trí mặt trước bờ cong lớn. Tiến hành cắt gần toàn bộ dạ dày kèm vét hạch, diện cắt đảm bảo âm tính về mặt ung thư.
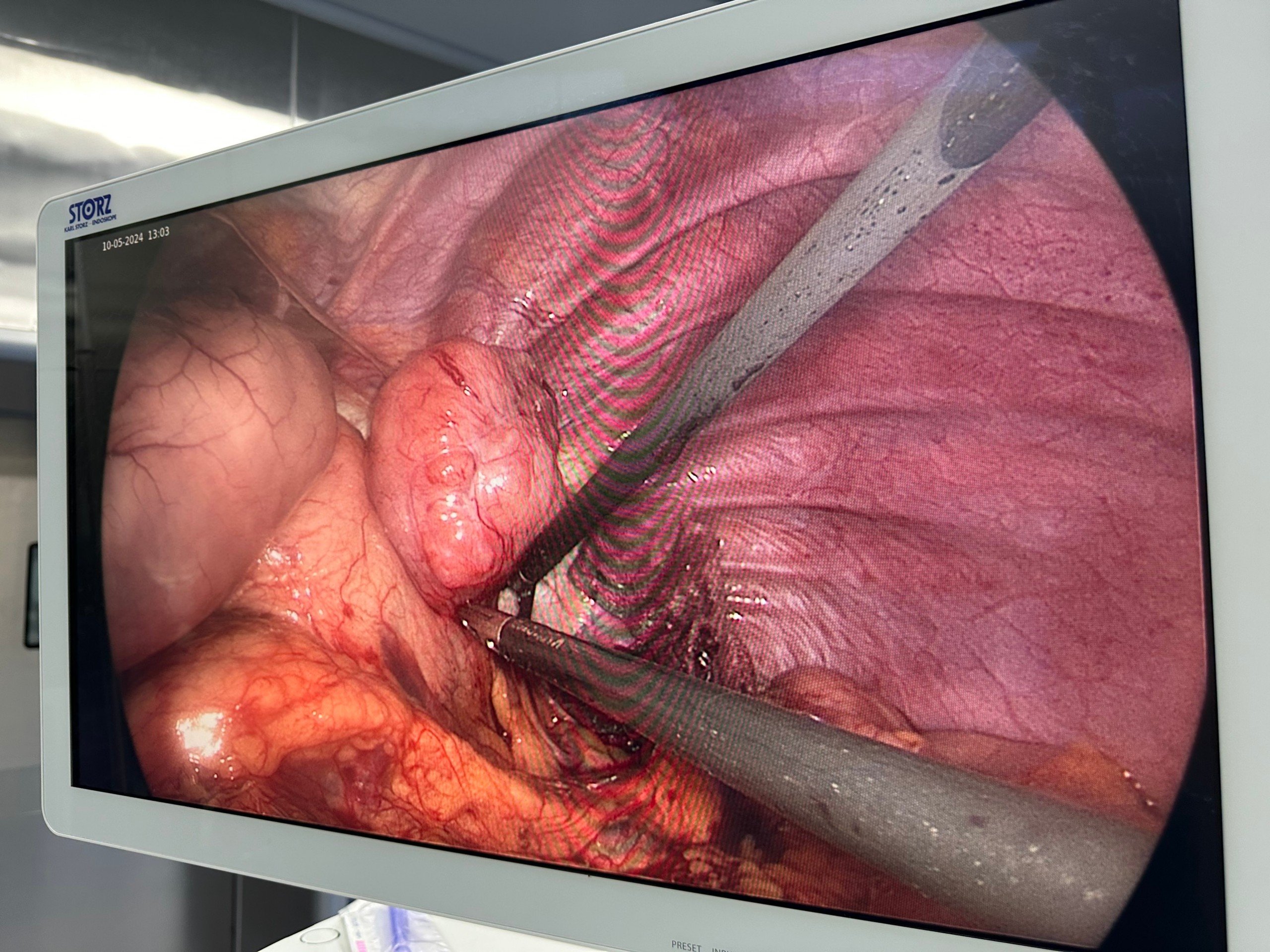
 Hình ảnh 2 khối u của bệnh nhân được cắt bỏ sau phẫu thuật nội soi
Hình ảnh 2 khối u của bệnh nhân được cắt bỏ sau phẫu thuật nội soi
Sau mổ 3 ngày, sức khỏe bệnh nhân ổn định, không sốt, không nôn, còn đau ít tại vết mổ, vết mổ thấm băng vừa, dẫn lưu ra dịch ít dần. Ngày thứ 6 sau mổ, bệnh nhân được ra viện và hẹn khám kiểm tra lại sau 01 tháng.
 Ngày thứ 6 sau mổ, sức khỏe bệnh nhân Nguyễn Trọng T, ổn định, được ra viện.
Ngày thứ 6 sau mổ, sức khỏe bệnh nhân Nguyễn Trọng T, ổn định, được ra viện.
BSCKII Lê Thanh Hoài thông tin thêm: So với phương pháp phẫu thuật mổ mở truyền thống, phương pháp phẫu thuật nội soi dạ dày điều trị ung thư có nhiều ưu điểm vượt trội hơn như: Đường rạch da nhỏ nên ít đau, hạn chế chảy máu, nguy cơ nhiễm trùng vết mổ ít hơn, đảm bảo tính thẩm mỹ. Qua đó rút ngắn thời gian điều trị hậu phẫu, giúp người bệnh phục hồi sức khỏe nhanh sau 5-7 ngày điều trị so với phẫu thuật mổ mở truyền thống mà vẫn đạt được tính triệt căn ung thư cao.
Với đội ngũ bác sĩ được đào tạo bài bản, kết hợp trang thiết bị chẩn đoán, Trung tâm Nội soi tiêu hóa và phòng mổ hiện đại, các bác sĩ Bệnh viện Đa khoa tỉnh Thanh Hóa đã chẩn đoán chính xác, thực hiện thành công nhiều ca can thiệp nội soi, phẫu thuật nội soi điều trị khối u, ung thư đường tiêu hóa như phẫu thuật ung thư dạ dày, u GIST, phẫu thuật cắt khối tá tụy, phẫu thuật ung thư đại tràng, trực tràng,… di căn xa. Qua đó mang lại cơ hội sống, giảm gánh nặng điều trị, giảm tỷ lệ tử vong do ung thư tại Thanh Hóa.
Bài và ảnh: Phòng CTXH

