Mới đây, các bác sĩ Bệnh viện Đa khoa tỉnh Thanh Hóa vừa phẫu thuật cấp cứu và truyền 25 đơn vị máu cứu sống nam thanh niên 22 tuổi bị vỡ gan phức tạp độ IV do tại nạn giao thông.
Bệnh nhân là anh N.T.N (22 tuổi, trú tại Thị trấn Triệu Sơn, huyện Triệu Sơn, tỉnh Thanh Hóa) bị tai nạn giao thông xe máy – ô tô khi đang trên đường đi bán cá giúp bố. Sau tai nạn, bệnh nhân có triệu chứng đau bụng, mệt nhiều nên đã được người nhà đưa vào bệnh viện huyện cấp cứu, sau đó được chuyển thẳng đến Bệnh viện Đa khoa tỉnh Thanh Hóa trong tình trạng kích thích vật vã, da xanh tái, niêm mạc nhợt nhạt, huyết áp tụt, vã mồ hôi lạnh, đau bụng nhiều, khó thở.
Ngay khi tiếp nhận bệnh nhân, các bác sĩ Trung tâm Cấp cứu, Bệnh viện Đa khoa tỉnh Thanh Hóa đã nhanh chóng vừa tiến hành hồi sức tích cực, vừa làm các chỉ định cận lâm sàng cho bệnh nhân và mời hội chẩn các chuyên khoa Ngoại tổng hợp 1 (Ngoại ổ bụng), Hồi sức tích cực, Gây mê hồi sức và Trung tâm Huyết học – Truyền máu. Sau khi hội chẩn các chuyên khoa liên quan, nhận định đây là ca cấp cứu tối khẩn cấp, bệnh nhân bị sốc mất máu do vỡ gan trái phức tạp có nguy cơ tử vong cao, các bác sĩ đã ngay lập tức chuyển bệnh nhân lên phòng mổ cấp cứu.
Tại phòng mổ, các bác sĩ đã tiến hành mở ổ bụng bệnh nhân và phát hiện có khoảng gần 3000 ml máu tươi lẫn máu cục trong ổ bụng, nhu mô gan hạ phân thùy IV vỡ dập nát phức tạp và vẫn đang tiếp tục chảy máu, tổn thương lan rộng trong nhu mô, rách gốc tĩnh mạch trên gan giữa. Bệnh nhân đã được xử trí cắt gan tổn thương, cầm máu, dẫn lưu dưới gan, dẫn lưu túi mật. Để đảm bảo an toàn người bệnh, các bác sĩ đã đặt nhiều đường truyền lớn, catheter tĩnh mạch trung tâm để truyền dịch, thuốc, máu và hồi sức tích cực chống sốc trong suốt quá trình phẫu thuật. Trước và trong phẫu thuật bệnh nhân được truyền 25 đơn vị máu và các chế phẩm của máu để bù lại số lượng máu đã mất do chấn thương. Sau 3 giờ phẫu thuật căng thẳng, ê kip các bác sĩ gồm BSCKII Lưu Ngọc Hùng – Trưởng khoa Ngoại Tổng hợp 1 – Trưởng kíp phẫu thuật, Bác sĩ Lê Hồng Quân – Bác sĩ khoa Ngoại Tổng hợp 1, BCSKI Nguyễn Văn Tuấn – Bác sĩ khoa Gây mê hồi sức đã thực hiện thành công ca phẫu thuật.
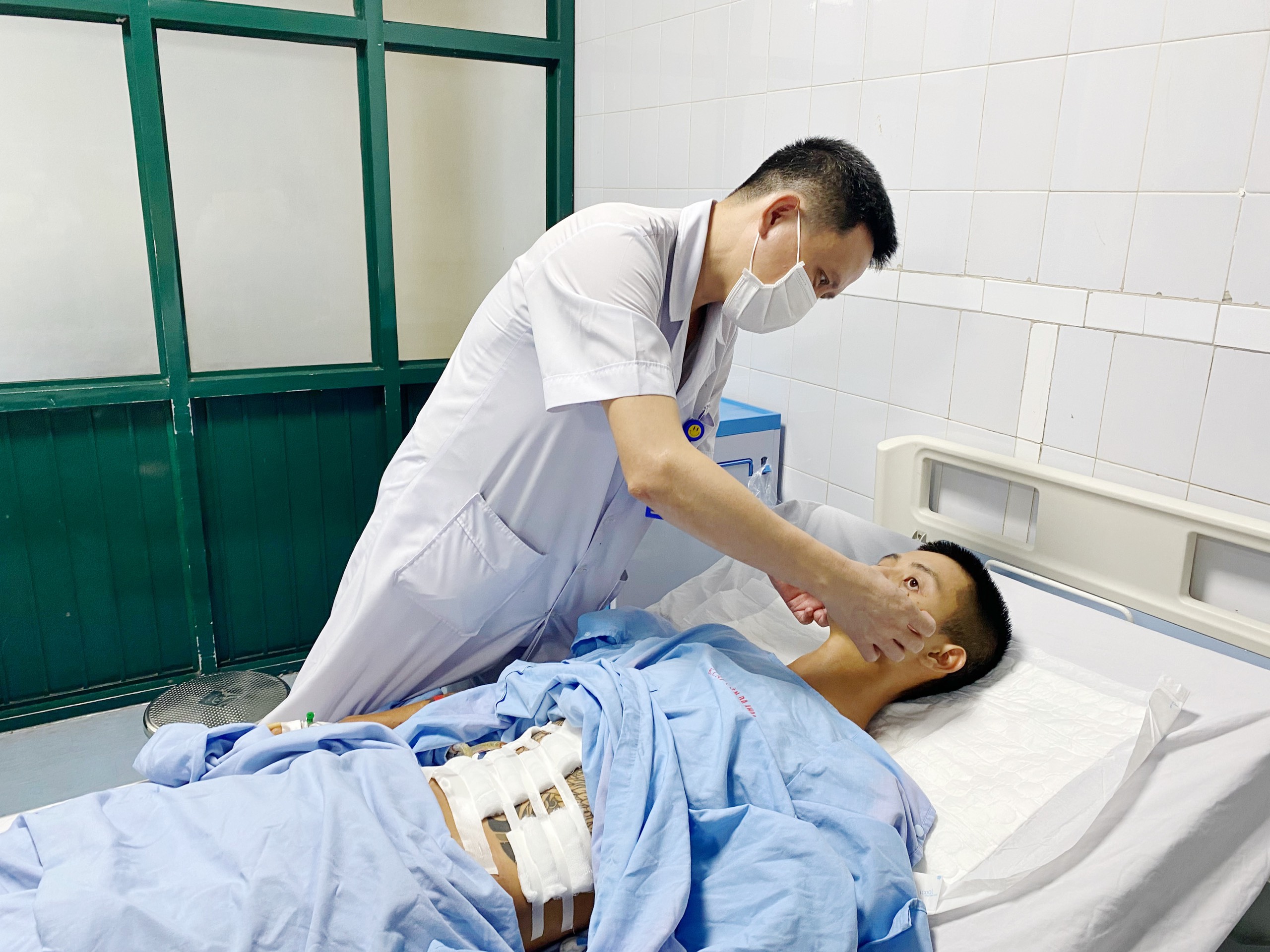 BSCKI. Lê Ngọc Sơn – Phó trưởng khoa Cấp cứu – Hồi sức tích cực 2 thăm khám cho bệnh nhân N.T.N sau phẫu thuật
BSCKI. Lê Ngọc Sơn – Phó trưởng khoa Cấp cứu – Hồi sức tích cực 2 thăm khám cho bệnh nhân N.T.N sau phẫu thuật
Sau mổ, bệnh nhân vẫn còn rất nguy kịch với tình trạng sốc mất máu, rối loạn đông máu. Bệnh nhân phải đối điện với rất nhiều nguy cơ, trong đó nguy hiểm nhất là nguy cơ xuất huyết não do rối loạn đông máu hoặc tổn thương tế bào não do thiếu oxy. Để đảm bảo an toàn tính mạng cho bệnh nhân, kíp bác sĩ hồi sức sau mổ của khoa Gây mê hồi sức đã theo dõi rất chặt chẽ, tiếp tục hồi sức tích cực cho bệnh nhân, đảm bảo hô hấp, tuần hoàn, truyền máu, huyết tương, sử dụng thuốc điều chỉnh rối loạn đông máu…
Ngày thứ 2 sau mổ, tình trạng rối loạn đông máu của bệnh nhân được cải thiện, bệnh nhân được chuyển về Đơn nguyên Hồi sức tích cực Ngoại khoa tiếp tục theo dõi và điều trị tích cực. Ngày thứ 3 sau mổ, các chỉ số xét nghiệm máu của bệnh nhân tốt lên, X-quang ngực phổi nở tốt, bệnh nhân được rút máy thở, rút ống dẫn lưu và điều trị tiếp theo phác đồ. Sau 1 tuần được các bác sĩ tại Đơn nguyên Hồi sức tích cực Ngoại khoa chăm sóc và điều trị tích cực, hiện tại tình trạng bệnh nhân đã ổn định, không còn đau bụng, vết mổ khô, chỉ số sinh tồn trong giới hạn bình thường, có thể xuất viện trong một vài ngày tới.
BSCKII. Lưu Ngọc Hùng – Trưởng khoa Ngoại tổng hợp 1 – Trưởng kíp phẫu thuật cho biết: “Vỡ gan do chấn thương là một cấp cứu thường gặp trong chấn thương bụng, là nguyên nhân chính dẫn đến tử vong với tỉ lệ 10 – 15%. Vỡ gan trong chấn thương bụng kín rất phức tạp, đòi hỏi phải chẩn đoán đúng và xử trí thích hợp để tránh nguy cơ tử vong do sốc mất máu. Hơn thế, hậu phẫu chấn thương gan có nhiều biến chứng bất thường, khó kiểm soát, đòi hỏi các y, bác sĩ phải liên tục theo dõi và xử trí tích cực.
Với trường hợp vỡ gan độ IV phức tạp có tình trạng sốc mất máu nguy kịch như trường hợp bệnh nhân N.T.N thì việc phẫu thuật phải diễn ra nhanh chóng, kịp thời, phẫu thuật viên phải quyết đoán, thao tác chính xác trong xử trí tổn thương. Đồng thời, việc dự kiến nhanh số lượng và chủng loại máu, chế phẩm máu cần truyền cho bệnh nhân trước, trong và sau phẫu thuật cũng là yếu tố quan trọng, tránh nguy cơ sốc mất máu hoặc rối loạn đông máu nặng dẫn đến tử vong. Chính vì vậy, sự phối hợp nhịp nhàng giữa các chuyên Khoa gồm Ngoại tổng hợp 1 (Ngoại ổ bụng) – Gây mê hồi sức – Hồi sức tích cực – Huyết học Truyền máu là rất quan trọng, quyết định sự thành công cứu sống người bệnh”.
Đối với các ca tai nạn giao thông được xác định bị vỡ nội tạng, đặc biệt là trường hợp vỡ tạng đặc (gan, thận, lá lách) đều rất nguy hiểm, áp lực nặng nề về thời gian, cần phải được chẩn đoán sớm và phẫu thuật xử trí ngay, nếu xử trí chậm trễ hay không đúng hướng, bệnh nhân có thể lập tức tử vong. Điều này đòi hỏi bệnh viện phải có đội ngũ bác sĩ chuyên khoa giàu kinh nghiệm, trình độ chuyên môn cao để có thể nhanh chóng đưa ra phương pháp xử trí tối ưu nhất. Việc làm chủ được kỹ thuật trong các ca mổ khó, đa chấn thương, vỡ nội tạng như bệnh nhân N. khẳng định chất lượng khám, chữa bệnh ngày càng được nâng cao của Bệnh viện Đa khoa tỉnh Thanh Hoá./.
Bài và ảnh: Phòng CTXH

