BsCKII. Nguyễn Hoành Sâm – Khoa Nội Thần kinh
1. Đặt vấn đề
Hiện nay đột quỵ não vẫn là nguyên nhân gây tử vong đứng hàng thứ 3 sau bệnh lý tim mạch và ung thư và là nguyên nhân hàng đầu gây tỷ lệ tàn phế cho bệnh nhân gây tốn kém về chăm sóc y tế cho ga đình và cộng đồng
Đã có nhiều phương pháp điều trị mới được áp dụng góp phần làm đáng kể tỷ lệ tử vong và tàn phế cho bệnh nhân đột quỵ não. Trong các biện pháp điều trị mới sử dụng các phương pháp tái thông mạch máu não sau đột quỵ là được áp dụng và có nhiều và có nhiều tiến bộ nhất và thường xuyên được cải tiến làm tăng hiệu quả điều trị.
Các biện pháp tái thông hiện nay đang được áp dụng tại Việt nam và trên thế giới đó là: tái thông bằng hoá dược và tái thông bằng cơ học hoặc là kết hợp phương pháp tái thông bằng hoá học kết hợp với lấy huyết khối bằng dụng cụ cơ học.
- 2. Phương pháp tiêu huyết khối bằng hoá học
2.1. Sử dụng thuốc tiêu huyết khối đường tĩnh mạch
2.1.1. Cửa sổ điều trị 3 giờ
– Nghiên cứu NINDS báo cáo năm 1995 có 624 BN tham gia thử nghiệm liều thuốc sử dụng là 0.9mg/kg cân nặng từ đó đến nay đây được coi như là liều chuẩn đối với tiêu sơi huyết bằng alteplase (actilyse) được FDA và các nước trên thế giới chấp nhận.
– Kết quả sau 3 tháng – hồi phục tốt 38% (21% nhóm chứng)
– Tỷ lệ tử vong không khác biệt so nhóm chứng
– Tỷ lệ xuất huyết não tăng 6,4% (0,6%)
– Tỷ lệ xuất huyết hệ thống thấp hơn 1%
– Kết quả dùng thuốc trước 90 phút tốt hơn 90 -180’
2.1.2. Cửa sổ điều trị từ 3 đến 4,5h
- Nghiên cứu ECASS 3 công bố năm 2008 có 821 BN (tuổi từ 18 – 80) liều
- 0.9/kg thời gian điều trị 239 phút
Kết quả :
- Biến nghiên cứu chính – tỷ lệ tàn tật ở ngày 90 tính theo mRS : 52,4% BN trong nhóm NC có tiến triển thuận lợi so với 45,2% nhóm chứng
- Biến nghiên cứu phụ : ủng hộ điều trị tPA
- Biến nghiên cứu độ an toàn
– Chảy máu não = 2,4% so với 0,2% với Placebo
– Tỷ lệ rử vong = 7,7% với tPA so với 8,4% với placebo
– Không có sự khác biệt đáng kể đối với tỷ lệ các biến chứng nguy hiểm khác
Hiện nay FDA đã chấp nhận sử dụng alteplase là thuốc duy nhất điều trị tan huyết đường TM
2.1.3. Nghiên cứu liều thấp tại Nhật bản năm
- J- ACT II (Japan Alteplase Clinical Trial II) NC 57 BNsử dụng liều 0.6mg/kg trong tắc ĐM não giữa tái thông trong 6 h 51,7% và trong 24h 69% . Kết quả tốt sau 3 tháng 46,6% không có triệu chứng CMN
2.1.4. Nghiên cứu tại Việt Nam và Thanh Hoá
Bắt đầu từ năm 2006
- Nghiên cứu của Nguyễn Huy Thắng BV 115
NC trong 3 năm (5/2006 – 5/2009) tổng số 121 bệnh nhân chiếm 2% Bn đột quị. Tuổi từ 18-78 trung bình 57 tuổi
Thời gian từ lúc khởi phát đến ĐT là 143 phút ( 50-210’)
73 BN ĐT liều chuẩn, 48 BN ĐT liều thấp 0,62mg (0,6-0,86)
|
|
LIỀU THẤP |
LIỀU CHUẨN |
P |
|
mRS (0-1) |
27(56,3%) |
25(34,2%) |
0,01 |
|
sICH |
1(2,1) |
4(5,5) |
0,36 |
|
Tử vong |
1(2,1) |
9 (12,5%) |
0,04 |
Nghiên cứu ENCHANTED so sánh liều thấp và liều chuẩn công bố trên tạp trí New journal England Medicine công bố tháng 5/2016
Kết quả: mRS liều thấp 53,2% liều chuẩn 51,1% sau 3 tháng
Biến chứng xuất huyết có triệu chứng liều thấp 1% liều chuẩn 2.1%
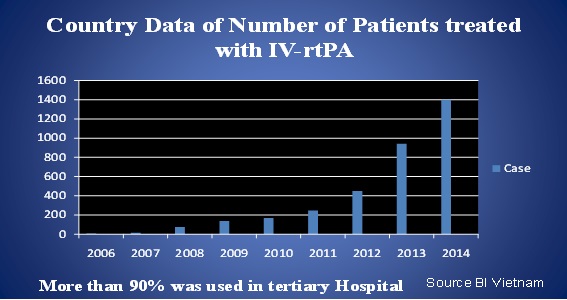
Số liệu quốc gia cho thấy số bệnh nhân được sử dụng thuốc tiêu sợi huyết tại Việt Nam năm 2014 là 1400 bệnh nhân
Tại Thanh Hoá bắt đầu triển khai sử dụng thuốc tiêu sợi huyết tại bệnh viện đa khoa tỉnh Thanh Hoá từ tháng 5/2011 đến tháng 10/2016 khoảng 100 trường hợp
Tháng 1/2016 báo cáo tổng kết kết quả nghiên cứu sử dụng liều 0.6mg/kg (đề tài cấp tỉnh tại Thanh Hoá) như sau
Kết quả hồi phục và biến chứng sau 3 tháng
|
Thang điểm mRS |
Số bệnh nhân |
Tỷ lệ % |
|
0-1 |
26 |
52.0 |
|
0-2 |
38 |
76.0 |
|
3-5 |
7 |
14.0 |
|
6 (tử vong) |
5 |
10.0 |
Biến chứng sau dùng tiêu sợi huyết trong 24 giờ tại Thanh Hoá
|
Biến chứng |
Số BN |
Tỷ lệ % |
|
Chảy máu nội sọ có triệu chứng |
1 |
2.0 |
|
Chảy máu nội sọ không triệu chứng |
1 |
2.0 |
|
Tử vong trong 24 giờ |
0 |
0 |
So sánh các kết quả nghiên cứu được thực hiện tại Việt Nam
|
Nghiên cứu |
Liều dùng |
mRS 0-1 |
mRS 0-2 |
mRS 5-6 |
|
Thanh Hoá |
0.6 |
52 |
76.0 |
12% |
|
Đạt Anh HN |
0.6 |
51.51 |
65.15 |
3.03 (RS 6) |
|
N.H. Thắng |
0.62 |
56.3 |
|
2.1 (RS 6) |
So sánh biến chứng chảy máu sau dùng tiêu sợi huyết đường tĩnh mạch
|
Nghiên cứu |
Liều dùng |
Tỷ lệ biến chứng % |
|
Thanh Hoá |
0.6mg/kg |
4.0 |
|
Đạt Anh |
0.6 |
1.52 |
|
N.H. Thắng |
0.62 |
2.1 |
- 3. Các yếu tố ảnh hưởng đến sự tái thông
– Kích thước và vị trí của huyết khối, sự tưới máu tuần hoàn bên, thành phần nguồn gốc cục máu đông, chỉ số hematocrid cao giảm khả năng tái thông
– Cục máu lớn khó tiêu sợi huyết
– Vị trí tắc gần cây ĐM khó tiêu sợi huyết hơn vị trí xa
– Cục huyết khối xuất phát từ các mạch máu lơn khó tan hơn cục huyết khối giàu fibrin từ tim
– Tuổi cục máu đông và thành phần hữu hình trong cục máu đông : thời gian cục máu đông càng kéo dài càng khó tan
- 4. Lấy huyết khối cơ học
Lịch sử
Các nghiên cứu được công bố gần đây
MR CLEAN
Đây là thử nghiệm dương tính đầu tiên đựơc thông báo. Có 500 Bn ơ 16 trung tâm ở Hà Lan
Cửa sổ điều trị 6 giờ
Tắc ĐM lớn bao gồm ĐM cảnh đoạn xa, M1,M2,A1,A2 được xác định bằng CTA,MRA, hoặc chụp mạch. Điểm NIHSS > 2. Có 87% nhóm can thiệp được điều trị rTPA nhóm chứng là 91%. Hầu hết nhóm can thiệp được nhận điều trị bằng dụng cụ retriever stents 81,5% kết quả mRS 0-2 32,6% nhóm chứng là 19,1%
EXTEND – IA
Lúc đầu kế hoạch điều trị 100BN ở 14 trung tâm ở Australia và New Zealand
Điều trị tiêu sợi huyết đường TM kết hợp với solitair FR stent retriever nhưng nghiên cứu này dừng ở 70 BN sau khi có kết quả nghiên cứu của MR CLEAN thông báo. Cách thức chọn mẫu giống NC MR CLEAN chỉ định sau khi tiêu sợi huyết đường TM thời gian 4,5 giờ và lấy huyết khối thời gian 6 giờ kết quả giảm điểm NIHSS trong 3 ngày đầu là 8 điểm hoặc điểm NIHSS về 0,1 kết quả 80% so với nhóm chứng là 37%. Kết quả phục hồi chức năng mRM 71% nhóm chứng là 40%
ESCAPE. trial (Endovascular treatment for Small Core and Anterior circulation Proximal occlusion with Emphasis on minimizing CT to recanalization times) kết quả mRS 0-2 sau 3 tháng 53% nhóm chứng là 29,3%, cửa sổ điều trị 6 giờ
Khuyến cáo điều trị tái tưới máu của hội nghị đột quỵ quốc tế 2/2015
- Điều trị lấy huyết khối cơ học có thể được áp dụng sau khi điiều trị tiêu sợi huyết đường tĩnh mạch sau 4,5 giờ nếu không tái thông hoặc tắc động mạch lớn ở vòng tuần hoàn trước trong 6 giờ kể từ khi khởi phát (1A)
- Lấy huyết khối cơ học không phụ thuộc vào điều trị tiêu sợi huyết đường tĩnh mạch và tiêu sợi huyết đường tĩnh mạch không làm trở ngại đến điều trị lấy huyết khối cơ học (1A)
- Lấy huyết khối cơ học thực hiện càng sớm càng tốt sau khi có chỉ định điều trị (1A)
- Nếu như điều trị tiêu huyết khối đường tĩnh mạch chống chỉ định như dùng heparin ỈNR kéo dài thì lấy hhuyết khối cơ học là phương pháp lựa chọn đầu tiên.(1-A)
- Bệnh nhân tắc động mạch thân nền nên được đánh giá ở những trung tâm có chụp hình ảnh đa hình thái và điều trị lấy huyết khối cơ học bổ sung thêm vào điều trị tiêu sợi huyết đường tĩnh mạch(2a – C)
- Lấy huyết khối cơ học nên được làm nhiều đội chuyên nghiệp nhưng ít nhất có bác sĩ đột quỵ, và can thiệp thần kinhvà cung cấp thêm bởi những chuyên gia có hiểu biết về chăm sóc đột quỵ có kinh nghiệm và chuyên gia gây mê thần kinh (5-C)
- Lấy huyết khối cơ học nên thực hiện bởi nhưng người đưpcj đào tạo can thiệp thần kinh theo yêu cầu của quốc gia hoặc chứng chỉ quốc tế (2b-B)
- Việc vô cảm tuỳ thuộc vào từng cá nhân và lựa chọn phương pháp vô cảm nhưng tránh trở ngại việc lấy huyết khối.(2b-C)
Lựa chọn bệnh nhân
- Tắc động mạch nội sọ có thể được chẩn đoán hình ảnh không xâm lấn bất cứ khi nào có thể trước khi xem xét điều trị can thiệp nội mạch (1-A)
- Nếu hình ảnh mạch máu không rõ ràng thời điểm nền thì điểm NIHSS > 9 điểm trong 3 giờ và >7 trong 6 giờ thì có thể dấu hiệu biểu hiện tắc mạch máu lớn (2a – B)
- Bệnh nhân có dấu hiệu hình ảnh học của nhồi máu diện rộng như sử dụng thang điểm aspects có thể không phù hợp cho việc can thiệp nội mạch (2a-B)
- Kỹ thuật hình ảnh xác định nhồi máu và kích thước penumpra có thể dùng lựa chọn bệnh nhân đánh giá kết quả sau lấy huyết khối cơ học (1-B)
- T
- uổi cao không phải là lý do để từ chối lấy huyết khối cơ học khi có chỉ định điều trị (1-A)

