BsCKII. Lê Đình Vũ, TS. Trương Thanh Tùng, Ths. Lê Quang Ánh, Ths. Nguyễn Anh Lương, Bs. Đậu Trường Toàn, Bs. Lê Đình Hưng, BsCKII. Lê Đăng Khoa, BsCKII. Tô Hoài Phương
TÓM TẮT
Mục tiêu đánh giá kết quả ban đầu và đưa ra một số nhận xét về tán sỏi qua da bằng đường hầm nhỏ điều trị sỏi thận tại Bệnh viện đa khoa tỉnh Thanh Hóa.
Đối tượng và phương pháp bao gồm 30 bệnh nhân (tuổi trung bình 49,5 năm, nam/nữ = 17/13) được tán sỏi qua da bằng đường hầm nhỏ điều trị sỏi thận tại Bệnh viện đa khoa tỉnh Thanh Hóa từ tháng 05 năm 2015 đến tháng 05 năm 2016.
Kết quả sỏi bể thận đơn thuần hay sỏi bể thận có nhánh ở nhóm đài dưới chiếm 90%. Kích thước sỏi trung bình 1,7 cm. Tỷ lệ thành công 93,3%, tỷ lệ sạch sỏi 80%, Chọc dò đài thận dưới hướng dẫn của C-arm 18 TH, siêu âm 12 TH. Chọc dò vào nhóm đài trên 10 TH, nhóm đài giữa 7 TH, nhóm đài dưới 13 TH. Thời gian mổ trung bình 95,2 phút. Thời gian nằm viện trung bình 6,9 ngày. Biến chứng sau mổ 13,3%. Chuyển mổ mở 6,7%.
Kết luận tán sỏi thận qua da bằng đường hầm nhỏ (mini-PCNL) là một phương pháp điều trị sỏi thận ít xâm lấn, an toàn, hiệu quả và phù hợp với những trường hợp sỏi thận ≤ 2 cm.
Từ khóa: Lấy sỏi thận qua da ; sỏi thận
MINI PERCUTANEOUS NEPHROLITHOTOMY IN THE THANH HOA GENERAL HOSPITAL
Objective evaluation innitial result and make some remarks on mini-percutaneous nephrolithotomy for the treatment of renal calculi in the Thanh Hoa general hospital.
Subjects and methods included 30 patients (mean age 49.5 years, male / female = 17/13) underwent mini-percutaneous nephrolithotomy percutaneous for the treatment of renal calculi in the Thanh Hoa general hospital from May 2015 to May 2016.
Results renal pelvis stones alone or combined renal pelvis stones with lower calyx stones 90%. Medium stone size was 1.7 cm. Success rate 93.3%, the stone free rate 80%. Renal access under the guidance of the C-arm 18 cases, of ultrasound 12 cases. Puncture into upper pole 10 cases, middle 7 cases, lower pole 13 cases. The average operative time 95.2 minutes. The hospitalization 6.9 days. Complications after surgery 13.3%. Conversion to open surgery 6.7%.
Conclusion Percutaneous nephrolithotomy with small tracts (mini-PCNL) is a method of treatment renal calculi less invasive, safe, effective and consistent with the kidney stone cases less than 2 cm.
Keywords: PCNL; renal calculi
——-
Người liên hệ: Trương Thanh Tùng, email: tungtnqy@gmail.com, số điện thoại: 0915333838.
ĐẶT VẤN ĐỀ
Trong hai thập kỷ gần đây, nhờ sự cải tiến của các thế hệ ống nội soi và sự phát triển của các dạng năng lượng tán sỏi, mà các phương pháp điều trị sỏi tiết niệu ít xâm lấn lần lượt ra đời. Tán sỏi thận qua da (PCNL – percutaneous nephrolithotomy) được phát triển để điều trị các trường hợp sỏi thận lớn, phức tạp thay cho mổ mở [2]. Theo báo cáo của các trung tâm tiết niệu lớn trên thế giới thì tỷ lệ mổ mở điều trị sỏi tiết niệu hiện nay chỉ khoảng 1 – 5,4%, tuy nhiên tỷ lệ này ở các nước đang phát triển vẫn còn cao khoảng 14% [7]. Trong hướng dẫn của Hiệp hội tiết niệu Hoa Kỳ (AUA) năm 2005, thì tỷ lệ sạch sỏi (SFR – stone free rate) sau PCNL là 78%. Các tai biến, biến chứng có thể gặp trong PCNL là: chảy máu; tổn thương các cơ quan lân cận; thuyên tắc khí tĩnh mạch và nhiễm trùng [2]. Để giảm thiểu các tai biến, biến chứng có thể xảy ra, nhiều tác giả đã sử dụng các loại ống soi có kích thước nhỏ hơn như: mini-PCNL 13-20 Fr; micro-PCNL 6-12 Fr.
Tại Việt Nam, cho đến nay PCNL mới chỉ được ứng dụng tại các trung tâm tiết niệu lớn như: Bv Bình Dân; Bv TW Huế; Bv Việt Đức, Bv Việt Pháp, Bv TWQĐ 108, Bv 103 … Với kỹ thuật mini-PCNL vẫn đang còn ít nơi thực hiện, đặc biệt là các bệnh viện tuyến tỉnh. Bệnh viện đa khoa tỉnh Thanh Hóa đã ứng dụng mini-PCNL vào điều trị sỏi thận từ tháng 5 năm 2015, qua những trường hợp đã thực hiện, chúng tôi tiến hành nghiên cứu này với mục đích đánh giá kết quả ban đầu nhằm định hướng và rút kinh nghiệm cho quá trình thực hiện tiếp theo.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Bao gồm 30 bệnh nhân (tuổi trung bình 49,5 năm, nam/nữ = 17/13) được tán sỏi qua da bằng đường hầm nhỏ (mini-PCNL) điều trị sỏi thận tại Bệnh viện đa khoa tỉnh Thanh Hóa từ tháng 05 năm 2015 đến tháng 05 năm 2015. Chẩn đoán sỏi thận dựa vào kết quả siêu âm, x-quang và CT scan trước mổ.
Nghiên cứu theo phương pháp mô tả cắt ngang có phân tích. Thu thập số liệu theo mẫu bệnh án nghiên cứu chung. Lựa chọn và chuẩn bị bệnh nhân theo một quy trình thống nhất. Sử dụng hệ thống máy nội soi của hãng Karl storz, ống soi thận mini-PCNL kích thước 13 Fr (vỏ 19 Fr) của hãng Lisa. Chọc dò đài thận dưới hướng dẫn của C-arm hoặc siêu âm. Tán sỏi bằng năng lượng laser holmium YAG Sphinx của Đức với dây fibre 200 – 550 µm.
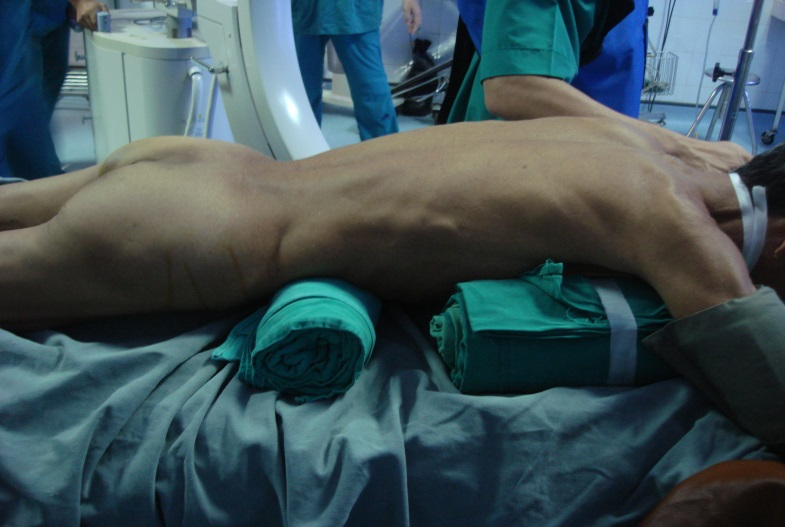
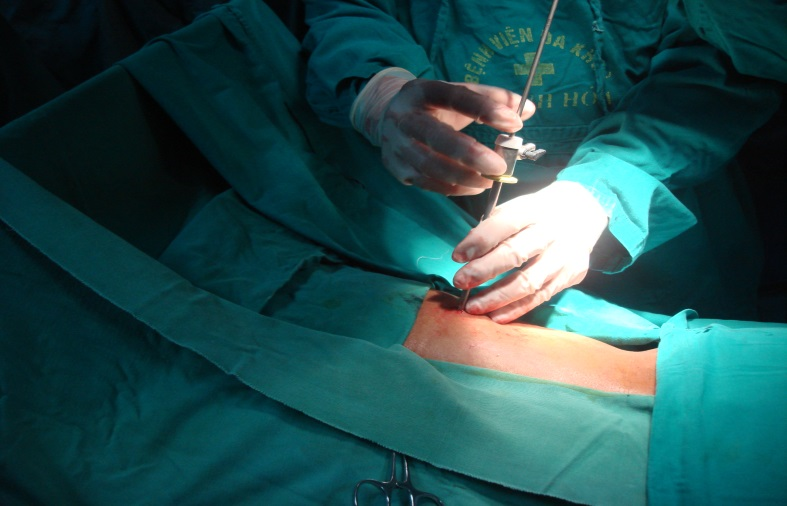
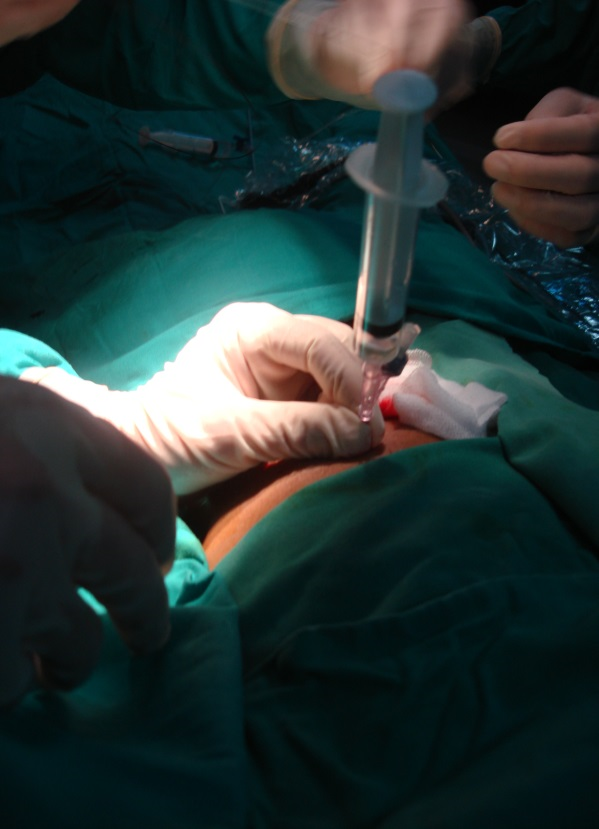
Tư thế bệnh nhân và chọc dò đài thận
Các bước kỹ thuật: Sau gây mê nội khí quản, các bệnh nhân được soi bàng quang ngược dòng đặt catheter niệu quản; chọc dò đài thận bằng kim 18 gauge với bệnh nhân ở tư thế nằm sấp; nong đường hầm bằng bộ nong Amplatz; tán sỏi bằng năng lượng laser, các mảnh sỏi nhỏ được lấy ra ngoài bằng rọ Dormia hoặc bằng kìm gắp sỏi.
Một số tiêu chí cần đánh giá: vị trí, kích thước và số lượng sỏi; tình trạng giãn của đài bể thận; tỷ lệ sạch sỏi; tỷ lệ thành công (thất bại khi không tán được sỏi hay phải chuyển phương pháp mổ); thời gian mổ; thời gian nằm viện; các tai biến, biến chứng xảy ra. Xử lý số liệu theo phương pháp thống kê y học.
KẾT QUẢ NGHIÊN CỨU
- 1. Đặc điểm sỏi:
Bảng 1: Vị trí và kích thước sỏi
|
Loại sỏi |
Số bệnh nhân |
Tỷ lệ % |
|
Bể thận đơn thuần |
14 |
46,7 |
|
Bể thận + đài dưới |
13 |
43,3 |
|
Đài dưới đơn thuần |
3 |
10,0 |
|
Kích thước |
X ± SD (cm) |
|
|
Trung bình |
1,7 ± 0,8 |
|
-Kích thước sỏi lớn nhất là 2,6cm, nhỏ nhất là 1,2cm.
Bảng 2: Độ giãn của thận bệnh lý
|
Độ giãn thận |
Số bệnh nhân |
Tỷ lệ % |
|
Độ I |
9 |
30 |
|
Độ II |
18 |
60 |
-Có 3 trường hợp giãn mình đài dưới.
-100% các bệnh nhân có thận bệnh lý trên phim UIV đang còn tiết thuốc tốt.
- 2. Đặc điểm kỹ thuật
Bảng 3: Vị trí chọc dò đài thận
|
Chọc dò đài thận |
Số bệnh nhân |
Tỷ lệ % |
|
Nhóm đài trên |
10 |
33,3 |
|
Nhóm đài giữa |
7 |
23,3 |
|
Nhóm đài dưới |
13 |
43,4 |
-Các trường hợp chọc dò nhóm đài thận trên đều chọc trên sườn 12.
-Chọc dưới hướng dẫn siêu âm 12 trường hợp, dưới hướng dẫn C-arm 18 trường hợp.
-100% chọc một đường hầm.
Bảng 4: Thời gian mổ và thời gian nằm viện
|
Thời gian mổ |
X ± SD (phút) |
|
Trung bình |
95,2 ± 27,7 |
|
Thời gian nằm viện |
X ± SD (ngày) |
|
Trung bình |
6,9 ± 4,3 |
-Thời gian mổ (60 phút – 150 phút).
-Thời gian nằm viện (5 ngày – 14 ngày).
- 3. Kết quả và tai biến, biến chứng
Bảng 5: Kết quả, tai biến, biến chứng
|
|
Số bệnh nhân |
Tỷ lệ % |
|
|
Thành công |
Sạch sỏi |
24 |
80 |
|
Chưa sạch sỏi |
4 |
13,3 |
|
|
Chuyển mổ mở |
2 |
6,7 |
|
|
Tai biến, biến chứng |
4 |
13,3 |
|
-2 trường hợp chuyển mổ mở do không chọc dò được đài thận.
-Các tai biến xảy ra trong mổ (như: tổn thương tạng lân cận; chảy máu nhiều trong mổ; hay rách đứt bể thận) chưa gặp trường hợp nào.
-Có 4 trường hợp biến chứng sau mổ là: 2 trường hợp tràn khí màng phổi nhẹ sau rút mono-J; 1 trường hợp chảy máu sau mổ phải truyền máu; 1 trường hợp sốt sau mổ phải dùng kháng sinh mạnh phổ rộng.
BÀN LUẬN
Bệnh viện đa khoa tỉnh Thanh Hóa bắt đầu triển khai ứng dụng mini-PCNL vào điều trị sỏi thận từ tháng 5 năm 2015. Qua 30 trường hợp (TH) đã thực hiện cho thấy tỷ lệ thành công chung là 93,3%, tỷ lệ sạch sỏi 80%, đây có thể coi là một kết quả đáng kích lệ đối với chúng tôi. Khi so sánh với một số tác giả làm PCNL trong và ngoải nước thì không thấy sự khác biệt có ý nghĩa thống kê giữa các tỷ lệ này: Vũ Nguyễn Khải Ca (2015), nghiên cứu mini-PCNL tại Bệnh viện Việt Đức cho thấy tỷ lệ sạch sỏi 86,2% [1]; Kiều Đức Vinh (2015), nghiên cứu PCNL tại Bệnh viện TWQĐ 108 cho thấy tỷ lệ thành công 97,5%, tỷ lệ sạch sỏi 62,4% [3];Trong tổng kết của Hiệp hội tiết niệu Hoa Kỳ (AUA) năm 2005, thì tỷ lệ sạch sỏi sau PCNL là 78% [2].
- 1. Đặc điểm sỏi
Trong 30 TH nghiên cứu thì có đến 27 TH có sỏi bể thận đơn thuần hay sỏi bể thận có nhánh ở nhóm đài dưới, chỉ có 3 TH sỏi ở nguyên trong nhóm đài dưới thận. Kích thước sỏi trung bình là 1,7 cm (1,2 cm – 2,6 cm). Trường hợp sỏi kích thước 1,2 cm nằm hoàn toàn trong nhóm đài dưới gây giãn nhẹ nhóm đài, trường hợp này cổ đài dài và góc thoát của trục cổ đài dưới so với trục bể thận bé (< 700) nên không chỉ định tán sỏi ngoài cơ thể (ESWL- extracorporal shock wave lithotripsy) ngay từ đầu.
Mặc dù với PCNL chuẩn thường chỉ định cho những trường hợp sỏi thận lớn (> 2 cm) và với mini-PCNL cho những trường hợp sỏi thận < 2 cm [11]. Nhưng cho đến nay, giới hạn về kích thước sỏi để lựa chọn chỉ định PCNL chuẩn hay mini-PCNL vẫn đang còn nhiều quan điểm: Giusti G. (2007) khi nghiên cứu so sánh giữa PCNL chuẩn và mini-PCNL trong điều trị sỏi thận có kích thước < 2 cm thấy kết quả không thuận lợi đối với mini-PCNL [5]; Gouhua Z. (2007) qua nghiên cứu thấy mini-PCNL có thể điều trị được tất cả các loại sỏi san hô lớn với nhiều đường hầm vào thận, tỷ lệ sạch sỏi từ 72% – 93% [6].
- 2. Đặc điểm kỹ thuật
Chọc dò đài thận sau khi đặt catheter niệu quản lên bể thận là một khâu hết sức quan trọng trong PCNL nói chung, nó quyết định sự thành công của cuộc mổ. Sharman GR. (2015) khuyên nên sử dụng kim chọc dò loại diamond tip cỡ số 18 gauge và nên chọc qua vòm đài để giảm thiểu tổn thương mạch máu, ông đưa ra 5 tiêu chuẩn đánh giá đường chọc tốt: vào đường sau bên; qua nhu mô thận; vào trung tâm của đài thận; hướng vào trung tâm bể thận; và không nguy hiểm đến các mạch máu lớn [10]. 30 TH của chúng tôi đều được sử dụng kim bevel tip số 18 gauge mà không gặp khó khăn, có 2 TH không chọc dò được đài thận là do: 1 TH xác định độ sâu trên C-arm khi chọc chưa tốt nên chưa chọc vào đến đài thận (chọc nhóm đài dưới); 1 TH sử dụng siêu âm chọc dò đài thận giãn độ I (chọc nhóm đài giữa). Cả 2 TH này về sau chuyển mổ mở.
Chọc dò đài thận dưới hướng dẫn của C-arm chúng tôi có 18 TH và dưới hướng dẫn của siêu âm có 12 TH. Chúng tôi chưa thấy có sự khác nhau đáng kể nào về kết quả chọc dò bằng hai phương pháp. Theo Yuhico MP. (2008), chọc dò đài thận dưới hướng dẫn của siêu âm thường đơn giản hơn, không phải chịu bức xạ ion hóa, có thể xác định tốt được độ sâu và nhận biết được các tạng lân cận khi chọc, tuy nhiên với C-arm thì thường được sử dụng hơn do tính bao quát của nó đối với toàn bộ hệ tiết niệu trong suốt cả quá trình thực hiện kỹ thuật[11]. Chọc dò đài thận dưới hướng dẫn của C-arm thường có 2 kỹ thuật cơ bản: kỹ thuật “mắt bò” hay “mắt kim” (bull’s eye or eye of the needle); và kỹ thuật “phép đo tam giác” (triangulation) [10], chúng tôi sử dụng kết hợp 2 kỹ thuật để chọc dò đài thận.
Việc chọn lựa chọc dò nhóm đài dưới hay nhóm đài trên phụ thuộc vào hình thái sỏi cũng như sự hiểu biết về giải phẫu của cấu trúc thận. Sampaio FJ. (2000) nghiên cứu giải phẫu cho thấy: cực trên thận có 98,6% chỉ có một nhóm đài thận ở giữa; cực dưới thận có 58% có hai nhóm đài; và phần giữa thận có 96% có hai nhóm đài [9]. Theo Vũ Văn Ty (2015), đối với chọc dò nhóm đài dưới thì nguy cơ chảy máu và tổn thương màng phổi ít hơn, còn với nhóm đài trên thì thường tiếp cận được hầu hết đường tiết niệu trên giúp xử trí được các trường hợp sỏi san hô, sỏi đài trên, sỏi niệu quản trên hay hẹp khúc nối bể thận niệu quản [2].
Trong nghiên cứu này, chọc dò vào nhóm đài trên có 10 TH, nhóm đài giữa 7 TH và nhóm đài dưới 13 TH là chọc dò nhóm đài dưới. Trong số trường hợp chọc dò vào nhóm đài trên có:
– 1 TH có chảy máu nhẹ trong mổ và sau mổ chảy máu nhiều phải truyền 2 đơn vị máu, trường hợp này có lẽ do lúc chọc chạm vào mạch gian thùy (interlobal vessel).
– 2 TH về sau có biến chứng tràn khí màng phổi sau rút mono-J, nguyên nhân là do chọn điểm chọc trên xương sườn 12 mà không tuân thủ nguyên tắc tránh 1/2 trong đối với xương sườn 12 và 3/4 trong đối với xương sườn 11.
Celik H. (2015), qua tổng kết về PCNL cho thấy tỷ lệ chảy máu mạch gian thùy trong chọc dò nhóm đài trên là 67% và nhóm đài dưới là 13%, biến chứng màng phổi thường gặp trong chọc dò qua xương sườn với tỷ lệ < 2% [4].
Do các bệnh nhân trong nhóm nghiên cứu này có sỏi thận với tính chất không quá phức tạp và kích thước không quá lớn nên tất cả đều được tán và lấy sỏi bằng một đường hầm với năng lượng laser holmium YAG. Mặc dù năng lượng tán sỏi sử dụng trong PCNL có nhiều lựa chọn, nhưng qua nghiên cứu Celik H. (2015) cho thấy năng lượng tán sỏi phù hợp với mini-PCNL và micro-PCNL nhất là laser holmium YAG [4]. Yuhico MP. (2008) cho rằng laser holmium YAG có thể tán vỡ được tất cả các loại sỏi với độ an toàn cao, tuy nhiên nó không thực sự hiệu quả với những trường hợp sỏi có kích thước lớn hơn 2 cm [11].
- 3. Kết quả và tai biến
Kết quả nghiên cứu cho thấy: thời gian mổ trung bình 95,2 ± 27,7 phút ; thời gian nằm viện trung bình 6,9 ± 4,3 ngày ; tỷ lệ thành công đạt 93,3% ; và tỷ lệ sạch sỏi 80%. Kết quả này khác biệt không có ý nghĩa thống kê so với: Vũ Nguyễn khải Ca (2015) nghiên cứu về mini-PCNL, thời gian mổ 89,87 phút, tỷ lệ sạch sỏi 86,2% [1]; Kiều Đức Vinh (2015) nghiên cứu về PCNL, thời gian mổ 100 ± 42 phút, thời gian nằm viện 6,6 ± 3 ngày [3].
Các tai biến tổn thương tạng lân cận, chảy máu nhiều trong mổ hay rách đứt bể thận, chúng tôi chưa gặp trường hợp nào. Có 4 TH biến chứng sau mổ và cách xử trí cụ thể như sau:
+ 2 TH sau rút mono-J bệnh nhân thấy khó thở và tức ngực cùng bên mổ, nghe phổi giảm rì rào phế nang, chụp x-quang có tràn khí màng phổi mức độ nhẹ. Trường hợp này chúng tôi theo dõi vài ngày bệnh nhân ổn định cho xuất viện.
+ 1 TH sau mổ chảy máu nhiều qua mono-J có lẫn máu cục phải truyền 2 đơn vị máu. Trường hợp này sau vài ngày điều trị nước tiểu trong dần và ổn định.
+ 1 TH sốt sau mổ phải dùng kháng sinh mạnh phổ rộng. Theo Celik H. (2015), tỷ lệ sốt sau mổ thường chiếm khoảng 2,8% – 32,1% với tỷ lệ nhiễm khuẩn huyết không cao, nhưng ông khuyên nên làm xét nghiệm nước tiểu và cấu khuẩn niệu trước khi làm PCNL [4].
KẾT LUẬN
Qua nghiên cứu ban đầu chúng tôi thấy, tán sỏi thận qua da bằng đường hầm nhỏ (mini-PCNL) là một phương pháp điều trị sỏi thận ít xâm lấn, an toàn, hiệu quả và phù hợp với những trường hợp sỏi thận ≤ 2 cm. Với những trường hợp sỏi thận có kích thước lớn hơn cần có phẫu thuật viên nhiều kinh nghiệm và có đầy đủ trang thiết bị.
TÀI LIỆU THAM KHẢO
- 1. Vũ Nguyễn Khải Ca và cs (2015), “Tán sỏi thận qua da bằng đường hầm nhỏ dưới hướng dẫn của siêu âm”, Y học TP. Hồ Chí Minh, 19(4), tr277-281.
- 2. Vũ Văn Ty (2015), “Lấy sỏi thận qua da”, Y học TP. Hồ Chí Minh, 19(4), tr7-15.
- 3. Kiều Đức Vinh và cs (2015), “Kết quả phẫu thuật lấy sỏi thận qua da tại Bệnh viện 108”, Y học TP. Hồ Chí Minh, 19(4), tr111-116.
- 4. Celik H. et al (2015), “An overview of percutaneous nephrolithotomy”, EMJ. Urology, 3(1), pp46-52.
- 5. Giusti G. et al (2007), “Miniperc? No, thank you!”, Eur. Urol., 51, pp810-814.
- 6. Guohua Z. et al (2007), “Minimally invasive percutaneous nephrolithotomy for staghorn calculi: a novel single session approach via multiple 14-18Fr tracts”, Surg laparosc Endosc percutan tech, 17, pp124-128.
- 7. Khalaf ES. Et al (2013), “The outcome of open renal stone surgery calls for limitation of its use: A single institution experience”, African journal of urology, 19, pp58-65.
- 8. Miller NL. et al (2007), “Techniques for fluoroscopic percutaneous renal access”, The journal of urol., 178, pp15-23.
- 9. Sampaio FJ. (2000), “Renal anatomy. Endourologic considerations”, Urol. Clin. North Am, 27, pp585-607.
- 10. Sharma GR. et al (2015), “Fluoroscopy guided percutaneous renal access in prone position”, World journal of clinical cases, 3(3), pp245-264.
- 11. Yuhico MP., Ko R. (2008), “The current status of percutaneous nephrolithotomy in the management of kidney stones”, Minerva urologica e nefrologica, 60(3), pp159-175.

