Tan máu bẩm sinh hay Thalassemia là bệnh di truyền mang đến nỗi đau dai dẳng cho người bệnh. Điều đáng nói, những hậu quả nặng nề mà căn bệnh mang lại không chỉ ảnh hưởng riêng đến người bệnh mà với cả gia đình, xã hội. Nguy hiểm hơn, làm suy giảm sự phát triển giống nòi. Căn bệnh này đã trở thành nỗi đau ám ảnh của nhiều người dân, đặc biệt người dân khu vực miền núi.
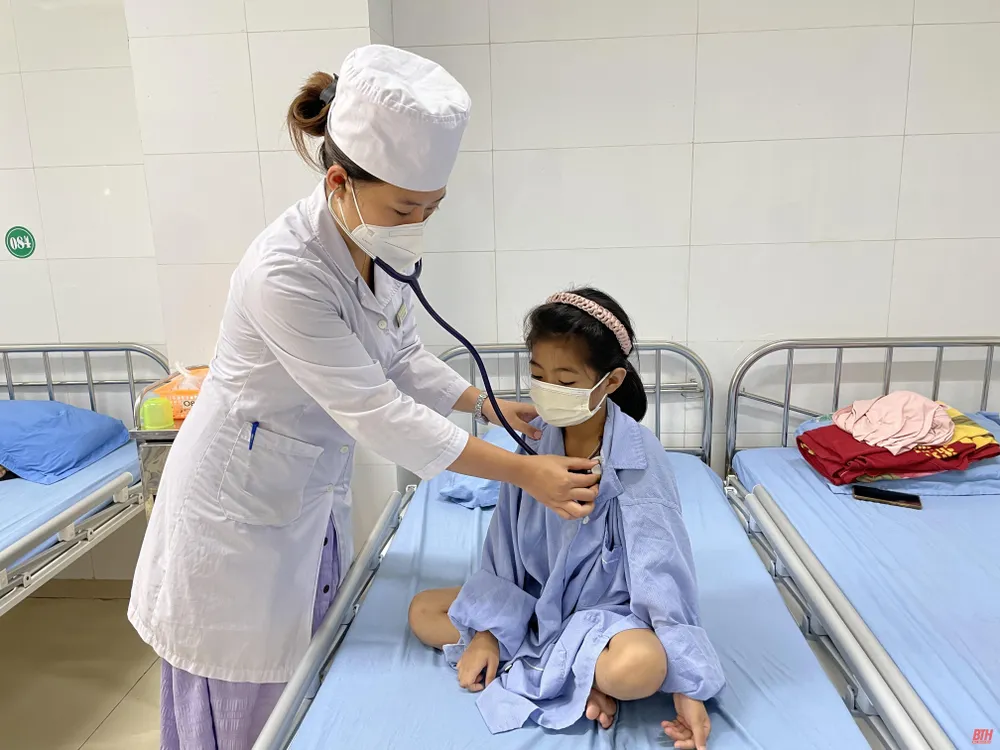
Bác sĩ tại Trung tâm Huyết học và Truyền máu tỉnh khám cho bệnh nhân tan máu bẩm sinh.
Nỗi đau suốt đời
7h30 sáng, tại phòng điều trị bệnh tan máu bẩm sinh của Trung tâm Huyết học và Truyền máu tỉnh, điều dưỡng, y tá đã bắt đầu với công việc thường ngày, như: thay băng, tiêm, truyền cho bệnh nhân. Còn những bệnh nhân thì sẵn sàng chờ đón những mũi tiêm, ống truyền như một thói quen. Dù người già hay trẻ nhỏ, nam hay nữ hầu như đều thu mình, ngồi lặng một góc, ánh mắt nhìn xa xăm vô định. Khi thấy bác sĩ đi đến gần, bé gái chừng 10 tuổi ngoan ngoãn nằm xuống, đưa cánh tay gầy guộc, xanh xao, đen nhẻm cho bác sĩ chọc truyền. Không một tiếng khóc hay cử chỉ uốn éo bố mẹ. Mình em nằm trên giường bệnh, mắt đưa theo mũi kim luồn vào tay; rồi lại nhìn lên những giọt thuốc đang chầm chậm nhỏ xuống; cuối cùng vẫn ánh mắt vô định ấy, em nhìn vào khoảng không.
Cô bé ấy là Hà Ánh Quỳnh, ở bản Na Mèo, xã Na Mèo (Quan Sơn). Từ nhỏ thân hình em đã gầy guộc, xanh xao, hay ốm vặt. Sau một lần sốt cao bị co giật, gia đình đưa em lên bệnh viện đa khoa huyện cấp cứu thì mới phát hiện ra bé mắc bệnh tan máu bẩm sinh. Anh Hà Văn Hoàng, bố của bé Quỳnh chia sẻ: “Khi nhận được thông tin con mắc bệnh tan máu bẩm sinh, tôi đã rất buồn. Gia đình anh trai tôi có hai người con đều mắc bệnh này. Do phát hiện muộn, cùng với điều kiện kinh tế khó khăn không được điều trị thường xuyên nên hai cháu đã qua đời”. Vỗ về con gái nhỏ của mình, anh Hoàng nói “mỗi lần điều trị cho cháu hết từ 3 đến 4 triệu đồng. Khó khăn lắm, song tôi luôn cố gắng kiếm đủ tiền, hoặc vay mượn để cho cháu được điều trị đúng lịch. Có những lần không lo đủ tiền, chúng tôi đành phải chấp nhận xuống muộn hơn lịch hẹn của bác sĩ 10 – 20 ngày”.
Mang trong mình căn bệnh tan máu bẩm sinh gần 40 năm, nhưng do điều kiện kinh tế khó khăn nên khi bệnh nặng, chị Vi Thị Núi, xã Sơn Điện (Quan Sơn) mới đi điều trị bệnh. Chị cho biết: Ngày còn nhỏ, thấy da vàng, mắt vàng, xanh xao, hay mệt mỏi, mọi người trong bản nghi chị bị bệnh tim, gan, giun móc… nhưng đều không đúng. Vì ở vùng sâu, vùng xa, gia đình lại nghèo nên chị Núi không được phát hiện bệnh sớm. Mãi đến khi chị sinh con đầu lòng, bác sĩ tại bệnh viện huyện mới phát hiện chị mắc bệnh tan máu bẩm sinh và tư vấn xuống tuyến tỉnh để khám, điều trị. Nhưng do đường sá đi lại khó khăn, gia đình thuộc diện hộ nghèo, mà thấy bệnh chưa nguy hiểm nên không đi điều trị.
Những năm tháng sống cùng căn bệnh, chị Núi luôn mệt mỏi, uể oải, công việc thường xuyên bị gián đoạn do sức khỏe yếu. 4 năm trước, khi sức khỏe ngày càng yếu, cơ thể thường xuyên mệt lả, chân tay tê nhức, đau buốt không thể làm việc được chị Núi mới quyết định đi điều trị bệnh. Theo các bác sĩ tư vấn, hai tháng một lần chị Núi phải về Trung tâm Huyết học và Truyền máu tỉnh điều trị. Tuy nhiên, từ ngày điều trị đến giờ số lần chị đi đúng hẹn chỉ vẻn vẹn 2 – 3 lần. Hầu như chị đều xuống muộn hơn so với lịch hẹn của bác sĩ.
Nỗi lo bệnh tật, gánh nặng cuộc sống, tương lai không chỉ riêng của chị Núi, mà đó là tâm sự chung của những bệnh nhân và người nhà bệnh nhân tan máu bẩm sinh. Bởi thời gian điều trị bệnh kéo dài, bệnh mang lại nhiều biến chứng loãng xương, biến dạng xương sọ, mặt gãy trán dô, mũi tẹt, lách và gan to có thể ảnh hưởng đến tính mạng khiến bệnh nhân phải hạn chế vận động mạnh, tránh va đập gây ảnh hưởng đến cơ thể và sức khỏe. Không chỉ mang đến nỗi đau thể xác cho người bệnh mà nó còn làm héo mòn tinh thần, suy giảm kinh tế…
Khó nhưng phòng tránh được
Tan máu bẩm sinh là bệnh di truyền về máu. Người bệnh có chức năng hồng cầu sinh ra không bền, dễ bị vỡ gây ra hiện tượng tan máu, dẫn đến thiếu máu. Người bệnh thường xanh xao, da và vùng mắt vàng, chậm phát triển thể chất, sốt tiêu chảy và các rối loạn tiêu hóa khác.
Bệnh tan máu bẩm sinh nếu ở thể nhẹ thì chỉ thiếu máu ít, dễ nhầm với các bệnh lý thiếu máu khác nên dễ bị bỏ qua, dễ bị điều trị sai. Do đó, có những trường hợp hơn 10 – 20 năm sau bệnh nhân mới đi điều trị bệnh tan máu bẩm sinh. Thể trung bình, bệnh nhân có biểu hiện như thiếu máu, xạm da nhẹ hơn, có thể xuất hiện các biến chứng như lách to, gan to. Ở thể nặng, bệnh nhân sẽ rơi vào tình trạng thiếu máu nặng nề, trẻ chậm phát triển, hay ốm, dễ bị sốt, rối loạn tiêu hóa, việc không điều trị kịp thời sẽ gây ra các biến chứng như biến dạng xương, hộp sọ to, bướu trán, bướu đỉnh, hai gò má cao, mũi tẹt, lách to, gan to, nhiễm sắt ở tim, tuyến nội tiết… thậm chí là tử vong. Với người bệnh ở thể nhẹ, ít có biểu hiện nhưng là người mang gen nên có nguy cơ di truyền lại cho các thế hệ sau. Đặc biệt, khi cả bố và mẹ mang gen lặn của bệnh thì dù bố mẹ khỏe mạnh nhưng vẫn có khả năng cao sinh con ra mắc bệnh tan máu bẩm sinh.
Tan máu bẩm sinh là căn bệnh di truyền chưa có phương pháp điều trị đứt điểm nhưng không khó để phòng tránh nếu thực hiện những xét nghiệm sàng lọc, phát hiện gen bệnh trong giai đoạn tiền hôn nhân và tiền thai sản. Tuy nhiên, do chi phí cho việc tầm soát cơ bản này không phải nhỏ khoảng 5 – 15 triệu đồng. Do đó, nhiều cặp vợ chồng có hoàn cảnh khó khăn, đặc biệt ở khu vực miền núi – nơi có tỷ lệ trẻ sinh ra mắc tan máu bẩm sinh cao lại ít thực hiện những xét nghiệm sàng lọc này. Vì vậy, vẫn còn không ít người sinh ra mang bệnh tan máu bẩm sinh.
Theo thống kê, mỗi năm tại Khoa máu thận Bệnh viện Nhi Thanh Hóa có khoảng 300 bệnh nhân và tại Trung tâm Huyết học và Truyền máu điều trị 500 bệnh nhân bị bệnh tan máu bẩm sinh. Mỗi bệnh nhân điều trị trung bình 1 – 3 tháng/lần. Với số lượng bệnh nhân điều trị tan máu bẩm sinh như vậy, lượng máu cần để điều trị rất nhiều. Theo bác sĩ Nguyễn Huy Thạch, Giám đốc Trung tâm Huyết học và Truyền máu, cho biết: Mỗi người cần từ 3 đến 8 đơn vị máu/lần/tháng (tùy theo cân nặng). Lượng máu dành riêng để điều trị bệnh cho nhóm đối tượng bệnh nhân tan máu bẩm sinh khoảng hơn 2.000 đơn vị máu/tháng.
Không chỉ là mang lại hậu quả nặng nề cho bản thân bệnh nhân; sự đau đớn, nghèo đói đeo bám; hay sự thụt lùi về nhận thức, kinh tế, văn hóa, xã hội; căn bệnh tan máu bẩm sinh còn trở thành gánh nặng cho ngành y tế. Tuy hậu quả nặng nề như vậy, nhưng bệnh tan máu bẩm sinh có thể ngăn ngừa bằng các biện pháp tầm soát. Đặc biệt, để đẩy lùi căn bệnh tan máu bẩm sinh, cần luật hóa việc sàng lọc tiền hôn nhân, trước sinh để nâng cao chất lượng giống nòi. Đưa bệnh tan máu bẩm sinh vào chương trình sàng lọc cho các cặp đôi trước kết hôn; bắt buộc việc xét nghiệm tổng phân tích tế bào máu đối với các sản phụ đến khám thai lần đầu; bảo hiểm y tế xem xét thanh toán chi phí chẩn đoán trước sinh. Đồng thời, đẩy mạnh tuyên truyền, vận động các gia đình có con trong độ tuổi học sinh phổ thông tự nguyện tham gia sàng lọc bệnh tan máu bẩm sinh. Từ đó, góp phần hiệu quả trong việc nâng cao nhận thức của cộng đồng và ngăn chặn, từng bước xóa bỏ căn bệnh tan máu bẩm sinh – Thalassemia.
Bài và ảnh: Thùy Linh
Baothanhhoa.vn

